Karen Louise Herbst, PhD, MD.
Viimeisin päivitys: 14. joulukuuta 2019.
Suomentanut Elina Kotanen-Polvilampi 2026
TIIVISTELMÄ
Ihonalaiset rasvakudoksen sairaudet, jotka liittyvät rasvakudokseen ja sen faskiaan, tunnetaan myös nimellä adipofaskiaaliset sairaudet, edustavat lihavuuden kirjon vaihtelua. Tässä luvussa käsitellyt adipofaskia-sairaudet voivat olla paikallisia tai yleistyneitä, ja niihin kuuluu yleinen häiriö, joka vaikuttaa pääasiassa naisiin, lipedeema, sekä neljä harvinaista sairautta: familiaaliseen monipesäkkeinen lipomatoosin, angiolipomatoosin, Dercum-taudin ja monisymmetrisen lipomatoosin. Rasvaa adipofaskiaalisissa sairauksissa on vaikea menettää perinteisillä painonpudotusmenetelmillä, kuten elämäntavilla (ruokavalio, liikunta), farmakologinen hoito ja jopa bariatrinen kirurgia, osittain kudosfibroosin vuoksi. Lihavuuden hallinnassa terveydenhuollon ammattilaisten tulisi olla tietoisia tästä vaikeudesta ja pystyä tarjoamaan asianmukaista neuvontaa ja hoitoa näihin tiloihin. Sekä endokrinologit että perusterveydenhuollon ammattilaiset kohtaavat nämä sairaudet ja heidän tulisi ottaa huomioon niiden esiintyminen bariatrisen leikkauksen tai kilpirauhasen vajaatoiminnan (lipedema) tutkimuksissa sekä niissä, joissa ilmenee tai joihin on lähetetty dyslipidemia tai diabetesta (Dercum-tauti). Angiolipoomia sairastavilla tulisi tutkia Cowdenin tautia, jossa PTEN-geenin mutaatio lisää kilpirauhas- ja rintasyövän riskiä. Tämä luku tarjoaa yksityiskohtia näiden adipofaskiaalisten sairauksien patofysiologiasta, esiintyvyydestä, genetiikasta ja hoidoista sekä suosituksia näiden sairauksien hoidosta. Kaikkiin endokrinologiaan liittyviin osa-alueisiin saat täydellisen kattavuuden vierailemalla verkossa ILMAISESSA verkkotekstissämme, WWW.ENDOTEXT.ORG.
JOHDANTO
Ihonalaisen rasvakudoksen (SAT) sairauksista kärsivillä on rasvaa tässä osastossa, joka kasvaa epänormaalisti määrältään tai rakenteeltaan, aiheuttaen usein kipua ja muuta epämukavuutta. Ihonalainen rasvakudos on löysää sidekudosta eli adipofaskiaa, joka on yleisin sidekudostyyppi selkärankaisilla. Tämän luvun painopiste on poikkeavissa SAT:ssa, jossa on muutoksia verisuonissa, imusuonissa, immuunisoluissa, mesenkymaalisissa kantasoluissa, faskiassa, interstitiaalisissa matriisissa tai muissa irtonaista sidekudosta muodostavissa komponenteissa.
Tässä käsiteltyihin SAT-sairauksiin kuuluvat lipedeema, joka esiintyy yleisesti naisilla, sekä neljä harvinaista rasvakudossairautta (RAD): familiaaliseen monipesäkkeiseen lipomatoosi, angiolipomatoosi, dercum-tauti ja Madelungin tauti (1). SAT-tautien rasvakudos on vastustuskykyinen menetykselle tavanomaisilla toimenpiteillä, kuten äärimmäisillä ruokavalion muutoksilla (sekä hypokalorisilla että makroravinteiden määrässä) ja liikunnalla. Tästä syystä sitä kutsutaan usein pysyväksi rasvakudokseksi. Diabeetikoilla ja/tai lihavuudella voi olla sekoitus normaalia ja pysyvää rasvaa, mikä tekee SAT-sairauksien ymmärtämisestä kliinikoiden keskuudessa tärkeää näiden potilaiden hoidossa. Pysyvää rasvaa voi esiintyä myös olosuhteissa, joissa rasvakudoksen lisääntyminen tapahtuu, kuten infektion aikana, autoimmuunisairauksissa, nivelten yliliikkuvissa sairauksissa tai ympäristömyrkyille altistumisessa. Tietoa ihonalaisista rasvakudoksen sairauksista, joita ei tässä käsitellä, löytyy viimeaikaisista katsauksista ja muista Endotext-luvuista, mukaan lukien niistä, jotka käsittelevät lipodystrofioita (2-4), selluliittia (5), lihavuutta (6,7) ja muita rasvavarastoja, kuten viskeraalista rasvaa (vatsa-, perimunuais-, perikardiaalista) ja perivaskulaarista rasvaa (8).
Suolen (9) ohella myös ihon alla oleva rasvakudos on yksi kehon suurimmista endokriinisista elimistä (10). Ihonalainen rasvakudos sisältää immuunisoluja, kuten monosyytit/makrofagit, syöttösolut ja lymfosyytit, jotka tuottavat osan rasvakudoksen erittämistä hormoneista (11,12). Suurempi määrä rasvaa ja immuunisoluja johtaa tulehdusprosessiin, joka voi johtaa insuliiniresistenssiin ja imusuonten sisäiseen pumppaamiseen, mikä puolestaan voi pidentää kudoksen tulehdusta (13).
Potilailla, useimmiten turvotuksesta kärsivillä naisilla, verenkierto on hidas sisään ja imusolmukkeiden virtaus vatsan lisääntyneen rasvan varastoista (14,15) tai gynoidialueella (lonkka, reidet ja pakarat) (16). Huono veren ja imusuonen virtaus rasvakudoksen läpi johtaa nesteen, solujätteen, proteiinien, solujen ja muiden aineenvaihduntatuotteiden kertymiseen solunulkoiseen matriisiin (ECM) adiposyyttien ja muiden adipofaskian komponenttien ympärillä, mikä johtaa hypoksiseen ympäristöön, erityisesti adiposyyteissä, jotka ovat kauimpana ravinte- ja happilähteistään. Nämä adiposyytit lähettävät signaaleja, jotka rekrytoivat lisää immuunisoluja, mikä johtaa jatkuvaan tulehdukseen ja kudosten heikkenemiseen. Sidekudos korvaa rappeutuneen kudoksen prosessissa, jota kutsutaan fibroplasiaksi tai fibroosiksi. Kun kudosiskemia ilmenee tai ECM:n kertyminen ylittää sen hajoamisen, fibroosi voi jäädä hallitsemattomaksi ja johtaa laajamittaiseen patologiseen ECM:n uudelleenmuodostukseen, joka johtaa pysyvään arpikudoksiin, joka täysin estää virtauksen rasvakudoksen läpi (17).
Lihavuus on pääasiallinen syy faskian tiheähtämiseen ja fibroosin kehittymiseen löysässä sidekudoksessa (18). Tuloksena on fibroottinen verkko adiposyyttien ja rasvalohkojen ympärillä, joka on hyvin kuvattu (19). Tämä sairas rasva eli rasva lisää aineenvaihduntasairauksien riskiä (20). Lisäksi enemmän fibroottista rasvakudosta reagoi vähemmän mobilisaatio- ja vähennysyrityksiin ruokavalion, liikunnan, painonpudotuslääkkeiden tai bariatrisen leikkauksen kautta (19,21,22). Kaikissa tämän luvun SAT-sairauksissa on fibroosin komponentti kudoksessa, joka estää menetyksen tavallisin keinoin. Tärkeä tavoite on selvittää, miksi löysä sidekudos SAT-tauteissa muuttuu fibroottiseksi ja adisopaattiseksi, jotta sen esiintyminen ja eteneminen voidaan estää ja hoitaa sen tunnistettaessa.
LIPEDEMA
Lipedema on yleinen SAT-tauti, joka kuvattiin ensimmäisen kerran vuonna 1940 Mayo-klinikalla tohtorit Allen ja Hines (23). Toinen merkittävä artikkeli vuonna 1951 antoi kuvauksen lipedeesta, jota käytetään yhä yleisesti kliinisissä diagnostiikoissa. Lipedema esiintyy lähes yksinomaan naisilla, mutta miehillä sitä on raportoitu harvoin (24–26).
Lipeedeemarasva sijaitsee ihon alla raajoissa, mukaan lukien olkavarret, lantio, pakarat, reisi, alaraajat, yleensä vartalon ja jalkojen suojassa. Se tuntuu kyhmymäiseltä tunnusteltaessa, voi olla kivuliasta koskettaa ja sillä on usein näkyvät pinnalliset suonet. Lipedeemaa voi löytyä napan alta ja joillakin naisilla syvempi nodulaarinen adipofaskia on sivuvatsassa. Tämä sisäinen solmu voi heijastaa muutoksia ECM:ssä, jotka voivat olla esiaste lipedeema-rasvalle, jos vatsan lihavuus kehittyy. Sairauden keskeiset kysymykset ja fyysisen tutkimuksen ominaisuudet voivat auttaa lipedeeman diagnoosin määrittämisessä (Kuva 1).
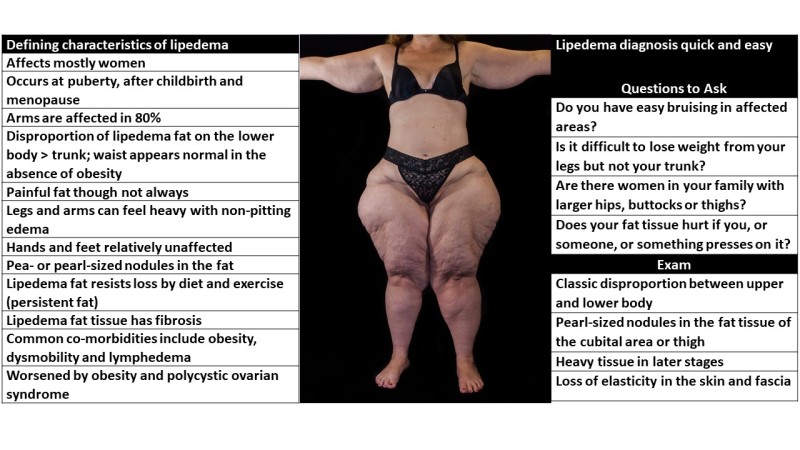
Kuva 1.
Lipedeeman ominaisuuksia, jotka auttavat diagnoosin tekemisessä, on lueteltu, ja monet niistä näkyy mukana olevassa kuvassa. Tälle potilaalle diagnosoitiin vaihe 3, tyyppi III ja IV lipedeema ilman imusolmukkeiden ödeemää (ks. alla). Mukana on nopea ja helppo joukko kysymyksiä ja tutkimustuloksia, jotka auttavat lipedeemaa sairastavien naisten diagnosoinnissa.
Lipedeemin luokittelu
Lipedema luokitellaan vaiheittain ja tyyppeiksi (27). Vaiheessa 1 (Kuva 2) ihon pinta on normaali suurentuneen hypodermiksen päällä, jonka rasvassa on jo käsinkosketeltavia herneen kokoisia kyhmyjä. Nämä herneen kokoiset kyhmyt edustavat ECM:n ja rasvalohkon ympärillä olevan sidekudoksen laajentumista ja fibroosia. Vaiheen 2 iho on epätasainen, ja painaumat (kuten selluliitti) kuvaavat sidekudoksen alla olevien säikeiden paksuuntumista ja supistumista lisääntyneen rasvan ja pienten tai suurempien hypodermaisten kasvamien vuoksi. Ihon, rasvan ja faskiakudoksen lobulaariset ekstruusiot vaiheessa 3 edustavat merkittävää elastisuuden heikkenemistä adipofaskiassa, mikä hidastaa liikkuvuutta merkittävästi; verenkierto lohkoihin ja imusuonen virtaus heikkenee, mikä johtaa tulehdukseen ja sitä seuraaviin fibroosiin; Tässä vaiheessa kudoksen fibroosi korostuu ja selvästi tunnusteltavaksi; Fibroosi voi vaikuttaa tai olla vaikuttamatta ihoon, ja iho voi ohentua sekä löystyä yhteyttä alla olevaan hypodermikseen (Kuva 1). Lipedeeman diagnostisten kriteerien muutoksia on ehdotettu (28).
Lymfedemaa voi esiintyä missä tahansa vaiheessa, mutta sitä esiintyy useammin naisilla, joilla on vaiheen 3 lipeödeema, kun sitä kutsutaan usein lipolymfedeemiksi tai vaiheeksi 4 (26). Sen sijaan, että käyttäisit tätä yhdistettyä termiä, on kuitenkin parempi tunnistaa lipemiavaihe ja todeta, onko myös imusolmukkeiden turvotaatiota läsnä vai ei. Lymfedeemaa voidaan tunnistaa naisilla, joilla on lipeedemaa, näkyvällä käsien tai jalkojen turvotuksella, kuopan turvotuksella, raajan koon epäsymmetrialla ja/tai positiivisella Stemmer-merkillä. Positiivinen Stammer-merkki syntyy, kun raajan turvotus vaikeuttaa ihon nipisyttämistä varpaasta, jalkaterän yläosasta, sormesta tai selkäkädestä. Negatiivinen Stemmer-merkki ilmenee, kun vain iho on puristettu. Muita eroja lipedeeman ja lymfedeeman välillä ovat symmetria (lipeedemakudosta esiintyy symmetrisesti verrattuna lymfedemaan, joka on yleensä yksipuolinen), käsien ja jalkojen säästäminen lipedeemassa sekä potilaiden raportit kivusta lipedematisessa mutta ei lymfedemaisessa kudoksessa.
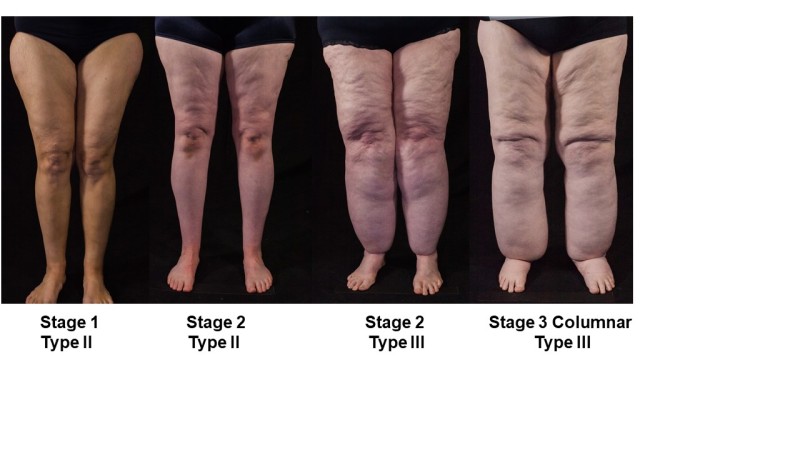
Kuva 2.
Kolme vaihetta naisten jalkojen vaihetta, joilla on lipeödeemää, ja alakategorioineen. Vaiheessa 1 iho on sileä, ja jalat voivat näyttää normaaleilta, mutta kipua, helposti mustelmia ja rasvakudoksessa on kyhmymäinen tuntuma. Vaiheessa 2 lipeödeemirasva osoittaa patjamaisen kuvion, joka viittaa fibroosiin ihon alla, joka kiinnittyy ihoon ja voi esiintyä yläraajoissa (tyyppi II) tai ulottua nilkkoihin (tyyppi III). Lipedeemassa vaiheessa 3 on kudospoimuja, ja lipeödeeman rasva ulottuu yleensä nilkkoihin asti. Lipedeemojen tyypeistä löytyy kuvasta 3.
Lipedeeman tyyppi määritellään sen anatomisen sijainnin perusteella (29). Tyypin I lipedeemaa sairastavat naiset ovat vaikuttaneet rasvaan lantiossa, pakaroissa ja lantiossa (satulalaukkuilmiö). Tyypin II naiset ovat vaikuttaneet rasvaan pakaroista polviin muodostamalla herkkiä rasvakertymiä polven sisäpuolelle ja alapuolelle. Tyypin III lipedeemaa sairastavilla naisilla on ollut rasvaa pakaroista nilkkoihin, joissa muodostuu näkyvä rasvakudoksen ”kalvosime” eli reuna. Tyypin IV rasvaa sairastavilla naisilla on ollut vaurioita käsivarsissa, ja tyypin V lipedemaa sairastavat naiset, jotka ovat harvinaisia, ovat vaikuttaneet vain alaraajoihin. Yleisin lipedemaa sairastavien naisten fenotyyppi on II ja IV tai III ja IV yhdistelmät (Kuva 3).
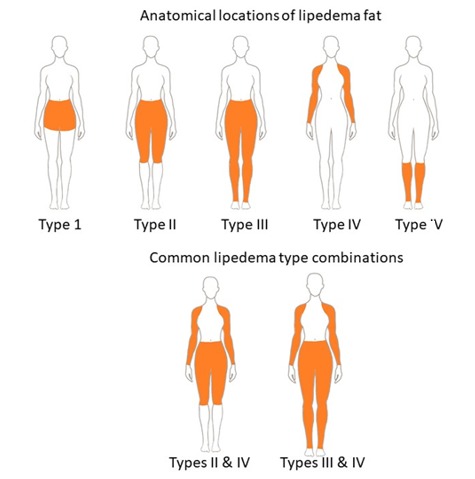
Kuva 3.
Lipedeema-rasvatyypit. Lipedemarasva voi sijaita napasta lonkan alaosaan (tyyppi I), alas mediaalisiin polviin, yleensä sisäpolven rasvatyynyyn ja polven alapuolelle (tyyppi II), sekä nilkkaan asti (tyyppi III), jossa muodostuu rasvakalvosikko, mutta selkäjalka säästyy. Harvoin vain alaraajat kärsivät (tyyppi V). Pelkkä käsivarsiin vaikuttava lipedema on harvinaista (tyyppi IV) ja sitä esiintyy yleensä yhdessä tyypin II tai III lipedeeman kanssa. Käsivarsiin voi vaikuttaa vaihtelevasti kyynärolmukkeiden ympärillä, brachioradialiksen yli, mediaalisen käsivarren kautta ranteeseen peukalon tai 5 linjassath sormi, koko alavarsi tai koko käsivarsi.
Lipedeeman esiintyvyys
Erään saksalaisen erikoistuneen lymfedeeman/lihavuuden klinikan mukaan lipedeeman esiintyvyys naisilla arvioitiin olevan 11%. Samankaltaisten klinikoiden arviot raportoivat lipedeeman esiintyvyysasteiksi 15–18,8 % (30,31). Lipedeemin esiintyvyys lapsilla Yhdysvalloissa verisuoniklinikalla raportoitiin olevan 6,5 % (32). 62 naisen tutkimuksessa klinikoiden ulkopuolella Saksassa havaittiin, että kaikkien lipedeemien esiintyvyysaste oli 39 % (33). Aikuisten alhaisimmalla esiintyvyysarviolla, 11 %, yli 16 miljoonaa naista Yhdysvalloissa saattaa sairastua lipedeemaan.
Lipedeemin genetiikka
Lipedeeman taustalla olevia geenejä tai geenejä ei tunneta, mutta toinen sairastunut välitön perheenjäsen on raportoitu jopa 60 %:lla naisista (34–37). Tämä on yhteensopiva autosomaalisen dominantin periytymän kanssa, jossa penetranssi on epätäydellinen (38), jossa sairastunut vanhempi saa 50 % todennäköisyyden siirtää lipedeemaa lapselleen. Geneettistä komponenttia tukevaa lipeturmaa on raportoitu lapsilla (32) ja jo varhaisessa vauvaiässä joidenkin naisten toimesta. Lipedeeman fenotyyppinen ilmentyminen voi vaihdella sairastuneiden naisten välillä, erityisesti jos perheessä esiintyy myös lihavuutta. Oletettua geeniä kantavilla miehillä ei yleensä ole fenotyyppiä, edes sairastuneiden tyttärien isät.
POU1F1/PIT-1-geenin mutaatio on osoitettu aiheuttavan useita etuaivolisäkkeen puutoksia, mukaan lukien tyroksiinin ja kasvuhormonin (GH) puutteen. PIT-1-mutaatio liittyi lipedeeman fenotyyppiseen ilmenemiseen lyhyellä äidillä, mutta ei hänen lyhyellä pojallaan, jolla myös oli mutaatio, eikä normaalipituisessa tyttäressä, jolla ei ollut mutaatiota (39). Hiirillä, joilla on GH-reseptorin (GHR) antagonismi tai puuttuva GH-toiminto, ihon alla oleva rasvakudos on kohonnut enemmän kuin muilla rasvavarastoilla, kuten ihmisillä lipedeemaa (40). Muita tapauksia, joissa naisilla olisi lipedeemaa ja PIT-1-mutaatiota, ei ole tähän mennessä raportoitu, eikä lipedeemaa sairastavilla naisilla tiedetä olevan todennäköisemmin lyhytkasvuisia. Lipedeeman klassisia piirteitä löytyy Williamsin oireyhtymästä kärsivillä henkilöillä, jotka johtuvat kromosomi-7q11.23 mikrodeleetiosta, jossa on ~1,6 miljoonaa emäsparia, johon kuuluu elastiinigeeni ELN (41). Kimmoisuuden menetys heikentää kudoksen kykyä supistua takaisin venytyksen jälkeen. Elastisuuden muutokset voivat siis mahdollistaa rasvan lisääntymisen. Nämä raportit viittaavat siihen, että lipedeeman fenotyypin ilmentymistä voi olla useampi kuin yksi geneettinen mutaatio. Lisägeenejä, jotka voivat olla tärkeitä lipedeeman kehittymisessä, on tarkasteltu (42).
Lipedeeman patofysiologia
Lipedeeman syy on edelleen tuntematon. Koska naisilla esiintyminen on yleistä, on houkuttelevaa pitää sukupuolisteroideja, erityisesti estrogeenia, tämän sairauden merkittävinä laukaisijoina tai vaikuttajina. Että polven löystyminen naisilla huipentuu estrogeenitasojen laskiessa ovulaation ja ovulaation jälkeisen ajan välillä, kertoo estrogeenin vaikutuksesta sidekudokseen (43). Muita havaintoja, jotka tukevat tätä ilmiötä, ovat raportit, että lipedeema havaitaan usein ensimmäisen kerran murrosiän aikana nuorilla tytöillä ja satunnaisesti raskauden jälkeen, jolloin useat hormonitasot, mukaan lukien estrogeeni, ovat korkealla. Vaikka miehillä on vähän dataa, niillä on raportoituja lipedema, joilla on yleensä matala testosteroni tai maksasairaus, jotka molemmat liittyvät estrogeenitasojen suhteelliseen nousuun ja siten korkeampaan estrogeeni-testosteronisuhteeseen (21). Vaikka korkeammat testosteronitasot polykystistä munasarjaoireyhtymää sairastavilla naisilla eivät suojaa lipedeemalta, rasvakudos tällä tilalla voi olla altis lipedeemalle vatsan lihavuuden ja esidiabetekseen tai diabetekseen liittyvän tulehduksen vuoksi. Estrogeenin aiheuttava rooli lipedeeman ilmentymisessä pysyy spekulatiivisena, kunnes hyvin kontrolloituja tutkimuksia on tehty, jotka kvantifioivat sukupuolihormonitasoja, sukupuolihormonireseptoreita, kudosvaikutuksia, aineenvaihduntaa tai sukupuolihormonien ohjaamia reittejä lipedeemaa sairastavilla miehillä ja naisilla.
Ehdotetut teoriat lipedeeman selittämiseksi
Teoria 1: Epänormaali veren mikroverisuisto
Me ja muut (36,44,45) olemme edistäneet teoriaa, jonka mukaan lisääntynyt mukautuminen sidekudoksen rakenteellisista muutoksista johtaa kykyyn pitää kiinni nesteistä, proteiineista ja muista ainesosista ECM:ssä ja on kausaalisesti tärkeää lipedeeman kehittymisessä. Kuten lymfedeemassa, lipedemakudoksessa voi esiintyä muutoksia maailmanlaajuisesti, mutta niitä esiintyy todennäköisesti myös alueellisesti samassa raajassa (46). Yli 50 %:lla lipedeemaa sairastavista naisista ajatellaan kärsivän jonkinlaisesta nivelten liiallisliikkuvuudesta, joka vastaa sidekudossairautta (25). Suurin osa lipedeemaa ja yliliikkuvuutta sairastavista naisista kuuluu Ehlers Danlosin häiriöspektriin, jonka geeniä ei tunneta (47,48). Tämä hypoteesi vastaa kudoksen elastisuuden menetystä, mikä johtaa Williamsin oireyhtymän lipeödeeman klassisiin piirteisiin. Elastiinia sisältäviä irtonaisia sidekudoksen rakenteita ovat verisuonet, imusolmukkeet ja sidekudoksen faskia, jotka auttavat irtoavaa sidekudosta säilyttämään muotonsa. Alkuvaiheen imusuonissa ei ole elastisia kuituja, mutta elastiset säikeet tukevat imusuonten avautumista ja sulkeutumista kudoksen paineen muutoksiin; Kimmoisuuden menetys voi heikentää imusuonten avautumiskykyä ECM:n paineen kasvaessa. Kapillaareissa ei ole elastisia kuituja, mutta niitä ympäröivä löysä sidekudos on; Kun löysä sidekudos laajenee adiposyyttien kasvun seurauksena, kapillaarit ovat alttiita laajentumiselle ja vääristymiselle. Laajentuneet ja/tai vääristyneet hiussuonet voivat vapauttaa sisältönsä kudoksiin korkeammalla nopeudella ja/tai määrällä lipedeemassa, joka aluksi imusuonsuonet pumppaavat nopeasti ulos. Ajan myötä faskian ympäröivien solujen noudattamisen vuoksi, imusuonten toimintahäiriöt ja lisääntynyt infiltraatti, jolloin muuttuneet kapillaarit täyttävät ECM:n, ja proteiinipitoiset ja suolapitoiset (49) kerrostumat kertyvät välitilaan tukkien virtauksen kudoksen läpi aiheuttaen hypoksiaa. Hypoksia johtaa paikallisten adiposyyttien erittämiseen hypoksiaa indusoivaa tekijää (HIF)-1, mikä stimuloi hypoksiavasteita useissa geeneissä, mukaan lukien verisuonten endoteelin kasvutekijä (VEGF) -geeni, ja aiheuttaa kantasolujen lisääntymistä rasvakudoksessa (50). VEGF-tasojen on osoitettu olevan kohonneet lipedeemaa sairastavilla naisilla (n=9) verrattuna naisiin, joilla ei ole lipedeemaa (n=5) (51), mikä tukee hypoksian taustalla olevaa roolia lipedeeman patogeneesissä.
Imusolmukkee aiheuttaa adipogeneesiä, kun sitä lisätään adiposyytteihin (52). Siksi esiimusuonen nesteen kertyminen ECM:ssä voi olla stimuloiva tekijä adipogeneesissä. Mesenkimaaliset kantasolut, jotka on eristetty lipedeeman stromaalisesta verisuonifraktiosta (SVF), joka on heterogeeninen solukokoelma adiposyyttien ympärillä rasvakudoksen sisällä, sisälsivät sidekudosmerkin CD90+ ja endoteelin/perisyyttisen markkerin CD146+ (53). Kun ~50 % SVF:n soluista ilmentää +CD146+:aa, perivaskulaariset solut (perisyytit) näyttelevät fysiologista roolia verisuonten kehityksessä ja homeostaasissa (52). Näin suuri perisyyttien määrä vastaa kroonista kapillaarivamman lipedeemassa, mikä lisää korjaustarvetta ja parantaa verisuonten suojaa.
Kun ylikuormitetut imusuoniset verisuonet menettävät toimintansa, mikroaneurysmat muodostuvat imusuonissa lipedemaattisessa kudoksessa, mikä aiheuttaa suuren riskin murtumiselle ja vuodolle samalla tavalla kuin lymfedeemassa (54,55). Adipokiinit, erityisesti suuret adipokiinit kuten leptiini ja monosyyttien kemoatventanttiproteiini (MCP)-1, erittyvät ensisijaisesti imusuonistoon veren hiussuaarien sijaan (56). Tämän seurauksena adipokiinivirtaus lipeödeemän irtonaisesta sidekudoksesta vähentyy ja systeeminen taso laskee (esim. leptiinitasot), mikä johtaa suurempiin määriin rasvakudosta, joka tarvitaan painon homeostaasin saavuttamiseksi.
Muita mahdollisia lipedeeman ilmentymiseen vaikuttavia tekijöitä ovat lipidien vapautuminen vuotavista imusuonista suolistossa ja kudostasolla (57), jotka voivat välittää adipogeneesin käynnistymistä ja olla tärkeässä roolissa löysän sidekudoksen kehittymisessä lipedeemassa (58). Lopuksi tulehdus hypoksian tai vammojen seurauksena voi edistää fibroosin kehittymistä löysän sidekudoksen sisällä, mikä ei ainoastaan vähennä kudoksen virtausta entisestään, vaan myös hidastaa rasvanpoltoa painonpudotuksen aikana (19,21,22).
Teoria 2: Poikkeava imusuonisto
Toinen teoria esittää, että nesteen kertyminen ECM:ssä johtuu primaarisesta viasta imusuonissa. Tällainen kertyminen lisää läpäisevyysongelmia ympäröivissä veren mikroverisuonissa (59). Tämän hypoteesin tueksi eräs lipedemaa ja lihavuutta sairastavien naisten tutkimus havaitsi imusuonisuonten määrän ja lisääntyneen verisuonten määrän epäsopivuuden vaurioituneissa kudoksissa (60). Sen sijaan imusuonten koko (pinta-ala) ja pinta-ala/ympäryssuhde kasvoivat. Lisääntynyt angiogeneesi, mutta vähemmän lukuja ja laajentuneita imusuonisuonten laajentumista on raportoitu myös ruokavalion aiheuttamassa lihavuusmallissa hiirillä (61). Toisessa tukevassa tutkimuksessa, jossa lipedemadous kudokseen ei ollut lymfedemaa, raportoitiin imusuonten koon laajenemista, mutta imusuonen kuljetuksessa ei ollut merkittäviä muutoksia (62). Kuitenkin tätä hypoteesia vastaan, että imusuonen primaarinen vika lipedeeman proksimaalisena syynä on se, että imusuonen toiminta, joka on määritetty lymfangiosintigrafialla, näyttää normaalilta monilla naisilla, joilla on lipedeeman alkuvaiheet, ja vasta myöhemmin monilla myöhäisvaiheen lipedeemaa sairastavilla naisilla voidaan havaita imusuonen virtauksen tai toiminnan heikkenemistä (54, 63,64).
Lihavuuden, kardiometabolisen terveyden ja aorttasairauden merkit naisilla, joilla on raskaturmaa
Hypertrofiset adiposyytit, jotka ovat influstiikkaympäristön merkki, joilla on riski insuliiniresistenssille ja muille aineenvaihdunnan häiriöille, raportoidaan löysässä sidekudoksessa lipedeemassa naisilla riippumatta siitä, olivatko he lihavia vai eivät (58,65). Rasvakudoksen löysä sidekudos on myös tunnistettu lipedeemassa (58), samoin kuin hypertrofia ja adiposyyttien liikakasvu ihmisillä, jotka ovat kehittäneet lihavuuden elämäntapamuutosten seurauksena. Epäterveet hypertrofiset adiposyytit kokevat nekroosin ja ympäröityvät makrofageilla, jotka fagosytoivat kuolleet adiposyytit muodostaen kruunumaisia rakenteita kudostutkimuksen histologisissa tutkimuksissa. Kruunun kaltaisia rakenteita on löydetty myös lipedeemaa sairastavien naisten löysästä sidekudoksesta (53,58).
Rasvakudoksen kantasolut, jotka on kerätty ihonalaisesta rasvakudoksesta lihavilta, ovat vähentäneet adipogeenista potentiaalia ja lisääntymiskykyä (66). Sama adipogeenisen potentiaalin väheneminen, mukaan lukien solujen kyky tuottaa leptiiniä viljelyssä, havaittiin rasvakudoksessa, joka poistettiin rasvakudoksella, joka poistettiin turmesoivan rasvaimun avulla naisilta, joilla oli lipedema, verrattuna naisiin, joilla ei ollut lipedeemaa (67). Nämä tiedot tukevat mahdollisuutta, että jopa lipedeeman alkuvaiheessa, kun BMI on ei-lihavan tasolla, lipedeemarasvakudos jakaa rasvakudoksen piirteitä lihavilta ihmisiltä. Näin ollen, vaikka reisiluun rasvakudoksen tiedetään olevan kardioprotektiivinen (68), tämä yhteys heikkenee lipedeeman myöhemmissä vaiheissa. Mitä myöhemmässä vaiheessa, sitä suurempi on lihavuuden ja aineenvaihdunnan riski, mukaan lukien alhaisemmat korkean tiheyden lipoproteiinin (HDL) kolesterolitasot, korkeammat diastoliset ja systoliset verenpaineet, korkeampi raportoitu verenpainetautihistoria sekä korkeammat esidiabeteksen prosentit (69). Tästä syystä edenneitä lipedemaa sairastavia naisia tulisi tarkasti seurata näiden tilojen varalta osana heidän jatkuvaa hoitoaan.
Lipedeemaa sairastavilla naisilla uskotaan olevan sidekudossairaus, joka kulkee hyperliikkuvan Ehlers Danlosin kirjolla. Transtorakaalinen 2D-sydämen ultraääni (2DE) ja Doppler-kuvantaminen paljastivat, että 40-vuotiaat naiset, joilla on vaiheen 2 lipedema, BMI ~30 kg/m2 vasemman kammion apikaalinen kierto ja vasemman kammion kiertymä olivat heikentyneet verrattuna ihmisiin, joilla oli imusolmukkeeta ja joilla ei ollut kumpaakaan sairautta (70). Toisessa saman ryhmän tutkimuksessa, jossa käytettiin 2DE- ja Doppler-kuvantamista, osoitti suurentuneita nousevaa aortan systolista ja diastolista halkaisijaa, mikä aiheutti aortan jäykkyyttä lipedeemaa sairastavilla naisilla verrattuna kontrolliryhmiin (44). Williamsin oireyhtymää sairastavilla henkilöillä, joilla on elastisuuden heikkenemistä ja lipedeeman piirteitä, on myös aortan jäykkyyttä (71). Nämä sydämen muutokset saattavat heijastaa taustalla olevaa sidekudossairautta naisilla, joilla on lipeedemaa, sekä mahdollisesta tarvetta sydän- ja verisuonitutkimukselle, vaikka lipiditasot ja muut metabolisen oireyhtymän merkkiaineet olisivat normaalit.
Lipedeeman kuvantaminen
Tällä hetkellä ei ole olemassa kuvantamistekkeitä, joilla voitaisiin lopullisesti erottaa lipedeemarasva ei-lipedematoisesta rasvakudoksesta. Kuitenkin jotkut kuvantamistutkimukset voivat olla hyödyllisiä. Ydinlääketieteen lymfangiosintigrafia (NM LAS) voi auttaa erottamaan lymfedeeman esiintymistä lipedeemapotilailla. Technetium-99m-rikkikolloidin virtaus, joka ruiskutetaan ihoon ja jota imusuonet ottavat varpaasta tai sormenverkosta, voi olla normaalia lipedeemassa (72), tai imusuonistot voivat olla kiertäviä erityisesti polven alapuolella (73). Muut kirjoittajat havaitsivat hitaampaa imusuonertoa ja merkittävää imusuoniston epäsymmetriaa lipedeemaa sairastavilla naisilla verrattuna naisiin, joilla ei ollut lipedeemaa (74,75).
Kaksoisenergian röntgenabsorptiometria (DEXA) voidaan käyttää koko kehon koostumuksen arviointiin, mukaan lukien alueellinen rasvamassa ja laiha kehon massa, luun mineraalitiheyden lisäksi; Jotkut skannerit arvioivat myös viskeraalista rasvamassaa. Eräässä tutkimuksessa ehdotettiin, että DEXA:ta voidaan käyttää vahvistamaan lipedeemadiagnoosin vahvistamista naisilla, erottaen heidät raskaiden lihasmassojen (kg) raja-arvolla 0,46 jaloissa (kg) BMI:n mukaan (76). Vaikka monilla lipedeemaa sairastavilla naisilla on myös lihavuus, kirjoittajat väittävät, että tämä raja-arvo mahdollistaa jalkojen lipedeeman erottamisen naisista, joilla ei ole lipedemaa, riippumatta lihavuudesta.
Lipedemakudoksen ultraäänitutkimus verrattuna kontrollikudokseen tai imusolmukkeista kärsivien naisten kudokseen osoittaa ohuempaa ihoa, mikä vastaa aiempia tietoja (77), sekä lisääntynyttä paksuutta ja hypoekogeenistä ihonalaista rasvaa koko alaraajassa, mikä viittaa vesiaineen diffuusiin lisääntymiseen (78). Hypoekogeenisuus oli merkittävin distaalisessa ääreosassa (mediaalinen pohke) ja saattaa tarjota tukea kliiniselle diagnoosille, kun se havaitaan. Toinen ryhmä ei löytänyt eroa ultraäänten ominaisuuksien välillä naisilla, joilla on ja joilla ei ole lipeödeemää, mukaan lukien puristuvuus ja kaikuusuhde (79). Kontrollinaisilla raportoitiin lihavuutta tai lipohypertrofiaa, jalkojen suurennuksia, joka on fenotyypillisesti samankaltainen kuin lipeödeemä mutta kivuton. Lipohypertrofian määritelmä on kirjallisuudessa epäselvä, sillä kirjoittajat ovat todenneet, että lipohypertrofian oireet ratkeavat kohoamisen myötä, mikä viittaa rasvakudokseen liittyvään nestekomponenttiin (80). Henkilökohtaisessa keskustelussa kirjoittajien kanssa he toteavat, että oireiden helpottuminen johtuu laskimon paineen vähenemisestä, mikä viittaa siihen, että laskimotauti on tärkeä lipohypertrofian diagnosoinnissa. Toiset kirjoittajat toteavat, että lipohypertrofia on lipedeeman esiaste, mikä saattaa selittää, miksi myöhemmissä ultraäänitutkimuksissa ei ollut eroja. Selvästi parempi tapa erottaa lipeödeema isommilla jaloilla varustetuista, mutta lipedeemaa ei tarvita.
Lopuksi magneettikuvauksella (MRI) on havaittu imusuonten laajenemista jopa 2 mm leveäksi naisten jalkojen magneettikuvauksella (MRI); Lipedeemaa ja imusolmukkeiden turvotusta sairastavilla naisilla oli imusuonten suurentuminen >3 mm (81). Jos tämä imusuonten laajentuminen on linjassa lymfosaattisen dekompensaation (imusuonen toiminnan pettämisen) kanssa lipedeemassa, kuten kirjoittajat ehdottavat, naisten ihosta tulisi löytyä suolaa, koska imusuoniset verisuonet säätelevät Na+:a, Cl– ja vettä ihossa, missä vähentynyt imusuonten määrä kulkee rinnakkain kohonneen verenpaineen kanssa (82). Itse asiassa Crescenzi ym. havaitsivatkin lisääntynyttä suolan määrää ihossa ja löysässä sidekudoksessa lipedeemaa sairastavilla naisilla verrattuna naisiin, joilla ei ollut lipedeemaa, jopa varhaisemmassa vaiheessa 1 lipedeemassa, jossa naisilla ei yleensä ole lihavuutta (49).
Lipeödeemiin liittyvät tilat
Lihavuus
Lipedemaa sairastavia naisia pidetään usein yleisenä lihavuutena, riippumatta siitä, täyttävätkö he BMI-kriteerit tälle vai eivät. Kaksi silmiinpistävää eroa lipedeemaa sairastavien ja lihavien naisten välillä ovat, että lipedeemaa sairastavilla naisilla on usein arkuutta vaurioituneessa kudoksessa ja/tai helppo mustelma lipedeeman päällä olevassa ihossa, joita ei esiinny yleisen lihavuuden omaavilla naisilla (Taulukko 1). Kuitenkin joillakin lipedeemaa sairastavilla naisilla ei ole kipua kudoksissa. Ei ole selvää, onko kipua lievittävillä naisilla sama sairaus kuin kipua omaavilla naisilla. Huomionarvoista on, että lipedeemaa sairastavilla naisilla ei välttämättä ole kipua lipedeemassa rasvakudoksessa, jos he ovat hyvin hallinnassa hoito-ohjelmissa, mutta heidät tulisi silti pitää lipedeemana sairastavina. Esimerkiksi naiset, joilla on lipedema, syövät vähätulehduksellisia ruokia, välttävät prosessoitua tärkkelystä ja sokeria, liikkuvat useimpina viikonpäivinä ja käyttävät puristusvaatteita jaloissaan, voivat kärsiä vähäisestä tai ei lainkaan kivusta. Siksi hyvä anamneesi on tärkeä, jotta voidaan tunnistaa kudoksen kipuhistoria, joka viittaa lipedeemaan. Kuten edellä kuvattu, hyödyllisiä keinoja erottaa lipeödemaa sairastavat naiset yleisestä lihavuudesta kärsivistä naisista ovat rasvakudoksen epäsuhtainen jakautuminen vartalon ja jalkojen välillä, mahdolliset lipedeeman suvussa esiintyvät esiintymiset sekä historiallinen kyvyttömyys menettää rasvaa lipedeemasta kärsiviltä alueilta. Toisaalta, kun lihavuutta ja lipedeemaa sairastavat naiset pudottavat huomattavasti enemmän painoa lääketieteellisissä tai kirurgisissa toimenpiteissä, he voivat menettää rasvaa lipedeeman alueilta, jolloin jäljellä oleva lipedeema-rasvakudoksen alue voi jättää ylimääräistä ihoa (Kuva 4).
Taulukko 1.
Kliiniset yhtäläisyydet ja erot lipedeeman ja lihavuuden välillä
| Merkki/Oire | Lipedema | Lihavuus |
| Sukupuolen vaikutukset | Naiset | Naiset ja miehet |
| Puhkeaminen | Murrosikä | Missä iässä tahansa |
| Lisääntynyt rasva | Yleinen | Yleinen |
| Gynoidinen epäsuhtaisuus | Yleinen | Mahdollista |
| Elämäntyylin vaikutukset | Ei | Kyllä |
| Kudoksen arkuus | Yleinen | Poissa |
| Helppo mustelma | Yleinen | Poissa |
| Pitting-ödeema | Harvinainen | Harvinainen |
| Stemmer-merkki | Negatiivinen | Negatiivinen |
| Pystyy polttamaan rasvaa jaloista/lantiosta | Minimaalinen | Yleinen |
Lihavuus (erityisesti vatsalihas/viskeraalinen lihavuus) ja/tai munasarjojen monirakkulaoireyhtymä voivat pahentaa lipedeeman vakavuutta. Tämän ajatellaan välittävän adipokiinien, kasvaimen nekroositekijän alfa (TNFα) ja leptiinin lisääntyminen, jotka usein liittyvät näihin tiloihin ja liittyvät laskimotautiin (83). Laskimon toimintahäiriö, joka voi johtaa nesteen vuotamiseen takaisin kudokseen refluksin vuoksi, voi myös olla merkittävä tekijä sekä lipedeeman että lymfaödeeman pahenemisessa (84,85).
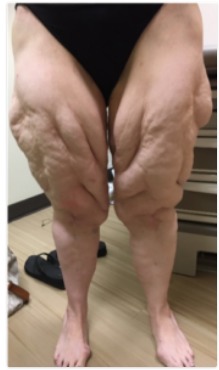
Kuva 4.
Lihavuudesta johtuva rasva ja lipedeemasta johtuva rasva voivat sekoittua jaloissa. Painonpudotuksen myötä lihavuuteen liittyvä rasva voi kadota, jolloin ylimääräinen iho ja lipedeemarasvakudos jäävät jaloille.
Lymfedeema
Lipedeemaa sairastavilla naisilla on riski saada lymfedeemaa, joka voi esiintyä lipedeemassa vaiheessa 3 > vaiheessa 2 > vaiheessa 1 (26). Imusuoitin tai lymfedeeman esiintyminen lisää selluliitin ja haavojen riskiä, joita voi olla vaikea hallita ja ne voivat olla epämuodostuvia. Raskaita raajoja ja turvotusta omaavat naiset tulisi harkita manuaaliseen imusuonoiputuksen poistoon ja syvempiin kudoshoitoihin, kuten instrumenttiavusteisiin pehmytkudoshoitoihin (esim. Astym-hoito, Graston-tekniikka) tai manuaalisiin hoitoihin (esim. myofaskiaaliset hoidot tai muut syväkudoshoidot (86)), minkä jälkeen paine ja lihavan adipofaskian vähentäminen lymfedeeman riskin vähentämiseksi.
Psykososiaalinen
Psykososiaaliset ongelmat ovat yleisiä lipedemaa sairastavilla naisilla, mukaan lukien ulkonäköön liittyvä ahdistus ja masennus (87), jotka voivat johtaa syömishäiriöihin (88). Tämä ei ole yllättävää Yhdysvalloissa, jossa hyvin laihoja naisia tai valokuvia, jotka on photoshopattu korostamaan hoikuuden vaikutelmaa, julkaistaan internetissä ja televisiossa. Kuvittele, miltä naisesta nyky-yhteiskunnassa voisi tuntua, jolle murrosiässä kehittyi rasvaturma, ja ystävät, perhe sekä terveydenhuollon ammattilaiset neuvovat häntä laihduttamaan ja liikkumaan painonpudotuksen vuoksi, mitä hän on tehnyt vuosia turhaan. Eräs kirjoittaja teki kyselyn Saksassa naisilta ja havaitsi korkean itsemurhayritysten määrän lipedemaa sairastavilla naisilla (89). Heikompi liikkuvuus, joka liittyy lipeödeemiin ja lihavuuteen, havaittiin myös vaikuttavan elämänlaatuun lipedeemaa sairastavilla naisilla (87) ja saattavan edistää sosiaalista eristäytymistä. Lihavuuden ehkäisy ja hallinta lipedemaa sairastavilla naisilla on ensiarvoisen tärkeää elämänlaadun ylläpitämiseksi. Korkea ahdistus liittyy hyperliikkuviin nivelsairauksiin (90), ja koska hyperliikkuvat nivelsairaudet liittyvät lipedeemaan (25), ahdistusta tulisi arvioida ja hoitaa lipedeeman kanssa elävien naisten hyväksi.
Dercum-tauti (kivuliaat lipoomat)
Lipedema voi esiintyä samassa henkilössä, jolla on myös Dercum-tauti (ks. alla), ja tässä tapauksessa sitä pidetään sekahäiriönä. Kirjoittajat ovat yrittäneet erottaa lipedeemaa sairastavat naiset Dercum-tautia sairastavista tutkimalla väestöjä ja todenneet, että Dercum-tautia sairastavilla on yleensä muita kipuhäiriöitä, kuten korkeammat kipupisteet, fibromyalgia, vatsakipu ja migreenit, ja useammin lipoomia, kognitiivisia toimintahäiriöitä ja hengenahdistusta; kun taas lipedeemaa sairastavilla naisilla on useammin fibroottinen kudos, helppo mustelma, liikkuvat nivelet, laskimosairaus ja jalkojen turvotus (25).
Lukuisat muut yllä kuvatut tilat ovat olleet yhteydessä lipeödeemiin (taulukko 2). Huomionarvoista on, että kilpirauhasen vajaatoimintaa esiintyy 27 %:lla lipedeemaa sairastavista naisista (25,26). Eräässä tapauksessa lipedeemaa sairastanut nainen kuvailtiin imusolmukkeiden turvotuksesta ja multipelisesta symmetrisestä lipomatoosista (91).
Taulukko 2.
Lipedeemaan liittyvät samanaikaiset sairaudet ja komplikaatiot (60, 92-94)
| Tuki- ja liikuntaelimistö | Pehmytkudos | Verisuonijärjestelmä | Muut |
| Kävelyhäiriö | Lihavuus; Rasvakerrostumat | Lymfedeema/idiopaattinen turvotus | Kipu |
| Ryhdin muutos (esim. lordoosi) | Ihon kimmoisuuden menetys | Laajentuneet kapillaarit Mikroangiopatia | Psykologinen ahdistus/ahdistus |
| Genu valgum ja polvien nivelrikko | Ihon oheneminen | Mustelmat | Hengenahdistus |
| Nilkan pronaatio | Lipoomat | Suonikohjut Laskimon vajaatoiminta | Selluliitti |
| Hypermobiilit nivelet (hypermobiil Ehlers Danlos?) | Selluliitti; Fibroosi | Kirsikkaangioomat | Hidas aineenvaihdunta |
Lipedemaa sairastavien naisten kliininen hoito
Riippuen siitä, diagnosoiko tarkka lääkäri raskaturman diagnoosin historian ja fyysisen tutkimuksen aikana, sairastuneet potilaat saattavat tyypillisemmin hakea hoitoa siihen liittyvän samanaikaisen sairauden vuoksi. Esimerkiksi lipedemiaa sairastavia naisia, joilla on kilpirauhassairaus ja/tai lihavuus, voidaan säännöllisesti ohjata perusterveydenhuollon ammattilaisen toimesta endokrinologille. Endokrinologien tulisi olla tietoisia mahdollisesta lipedeemadiagnoosista naisilla, joilla on vaikeuksia laihtua lonkista, pakaroista ja jaloista, ja jotka ovat vakuuttuneita kilpirauhasongelmasta, mutta kilpirauhaslaboratoriot ovat normaalit. Epätoivoissaan lipedeemaa sairastavat potilaat saattavat pyytää ”täydellisiä kilpirauhaslaboratoriotuloksia”, mukaan lukien kilpirauhasta stimuloiva hormoni (TSH), vapaa T4, vapaa T3, käänteinen T3 ja kilpirauhasen peroksidaasi (TPO) vasta-aineet varmistaakseen, ettei kilpirauhasongelmaa ole, mikä voi aiheuttaa jännitystä kliinisen käynnin aikana, kun hoitaja päättää olla tilaamatta kaikkia näitä laboratorioita. Toisinaan nivelten yliliikkuvuutta sairastavia naisia hoitavat usein reumatologit ja ortopedikirurgit, ja lipeturemasta ja laskimosairautta sairastavia hoitavat usein verisuonikirurgit, fysioterapeutit ja imusolmukkeiden erikoislääkärit.
Diagnoosi
Kun lipedeeman mahdollisuutta on otettu huomioon, hyvä sairaushistoria sisältää arvion syödystä ruoasta, liikuntatottumuksista sekä lipedeeman merkkien ja oireiden kehittymisen aikataulusta, erityisesti hormonaalisiin siirtymiin naisilla, kuten murrosiässä, raskaudessa tai vaihdevuosissa. Lisäksi hyödyllisiä löydöksiä historiasta ovat kipu ja helppo mustelma vaurioituneilla alueilla sekä suvussa samankaltaisia piirteitä muilla naispuolisilla jäsenillä. Yläkädet ja jalat tulisi sitten tutkia lipedeeman fyysisten ilmenemismuotojen varalta, kuten tarkemmin alla kuvataan. Kirjoittajan kokemuksen mukaan lipedeeman diagnosointi naisella, joka luulee sairastavansa toista sairautta, kuten kilpirauhassairautta, mutta kilpirauhasen toimintatestit ovat normaalit, sekä koulutuksen ja hoitosuositusten antaminen voi olla mullistavaa potilaan elämässä ja merkittävästi parantaa potilas-lääkäri-suhdetta.
Fyysinen tutkimus lipedeeman diagnosoimiseksi voidaan tehdä nopeasti, jos nainen nähdään alusvaatteissaan pukeutumisen jälkeen. Aluksi tulisi tehdä visuaalinen tarkastus ylä- ja alavartalon rasvan epäsuhtaisuuden selvittämiseksi ja sisältää vyötärön ja lonkan suhteen mittaaminen, mikä auttaa myös keskushermolihavuuden diagnosoinnissa. Tämän jälkeen tulee tehdä tutkimus (sekä visuaalisesti että rasvakudosten tunnustuksella) erityisellä huomiolla taulukossa 3 kuvattuihin ominaisuuksiin.
Taulukko 3.
Ihonalaisen rasvan tutkimus lipedeeman varalta, lihavuuden kanssa tai ilman.
| Ei lihavuutta | |
| Johto | Normaali |
| Kaula | Normaali |
| Vaakuna | Normaali (kyynärolmukkeiden ympärillä voi olla nodulaarista rasvakudosta) |
| Ranne | Normaali |
| Kädet | Normaalia; Stemmer-merkki negatiivinen (ei turvotusta) |
| Vatsa | Normaali (kyhmyjä voi löytyä syvältä sivuilta tai napanuoran alta) |
| Pakarat | Lisääntynyt löysä sidekudos; voi olla kyhmymäinen ja raskas |
| Lantio | Lisääntynyt löysä sidekudos; voi olla kyhmymäinen ja raskas |
| Reidet | Lisääntynyt löysä sidekudos; voi olla kyhmymäinen ja raskas |
| Mediaalinen polvi | Nodulaarinen tai suurentunut rasvatyyny; yleensä herkkä |
| Polven alla | Fat pad; voi olla nodulaarinen |
| Sääri | Saattaa olla rasvan peitossa, mikä tekee sääriluusta vaikeasti tunnusteltavan |
| Lateraalinen malleolus | Saattaa olla rasvatyynyä alla |
| Nilkka | Mansetti voi olla hyvin pieni, mutta esiintyy tyypin III lipedeemassa |
| Jalat | Normaalia; Stemmer-merkki negatiivinen |
| Iho | Mustelmia; livedo reticularis; Saattaa nähdä Peau d’Orange pitkäaikaisen taudin kanssa |
| Lihavuuden kanssa | |
| Pää | Voi esiintyä hiustenlähtöä ja lisääntynyttä rasvaa |
| Kaula | Saattaa olla supraklavikulaarisen kuolettajan täyttö |
| Käsivarsi | Nodulaarinen rasvakudos ylä- ja/tai alakäsivarsissa sekä kyynärolmukkeiden ympärillä; roikkuu rasvaa olkavarressa, joka saattaa olla raskasta |
| Ranne | Rasvakalvosin voi olla läsnä; taivuta käsi taaksepäin nähdäksesi käsiraudat selvästi |
| Kädet | Rasvaa voi löytyä peukalon tyvestä, MCP-nivelten välistä tai käden yläpuolelta |
| Vatsa | Lisääntynyt rasvakerrostuminen napanuoran ylä- ja/tai alapuolelle |
| Pakarat | Lisääntynyt löysä sidekudos; voi olla kyhmymäinen ja yleensä raskas |
| Lantio | Lisääntynyt löysä sidekudos; voi olla kyhmymäinen ja raskas |
| Reidet | Lisääntynyt löysä sidekudos; voi olla kyhmymäinen ja yleensä raskas |
| Mediaalinen polvi | Nodulaarinen rasvatyyny; yleensä herkkä |
| Polven alla | Fat pad; voi olla nodulaarinen |
| Sääri | Ne ovat yleensä rasvan peitossa, mikä tekee sääriluusta vaikeasti tunnusteltavan |
| Lateraalinen malleolus | Saattaa olla rasvatyynyä alla |
| Nilkka | Kalvosin esiintyy tyypin III lipeödeemassa |
| Jalat | Saattoi olla lisääntynyt rasvaa; Stemmer-merkki negatiivinen (ei turvotusta) kun imusolmukkeiden turvotusta ei ole |
| Iho | Mustelmia; livedo reticularis; Saattaa nähdä Peau d’Orange pitkäaikaisen taudin kanssa |
| Lipedeemin fenotyyppi vaihtelee suuresti (ks. Kuva 2 Tyypit), joten yhden tai useamman fyysisen tutkimuksen tuloksen puuttuminen ei estä lipedeeman esiintymistä. | |
Tällä hetkellä lipedeemalla ei ole kansainvälistä tautiluokitusta (ICD)-10, mutta ICD-11-koodia EF02.2 on ehdotettu. Sillä välin taulukossa 4 on lueteltu muita ICD-10-koodeja, jotka ovat hyödyllisiä lipedemaa sairastavien potilaiden hoidossa.
Taulukko 4.
ICD-10 koodaa kliinisiä käyntejä potilaille, joilla on lipedemaa
| Merkki/Oire | ICD-10-koodi |
| Lymfaödeema/turvotus (voi olla ei-kuoppia) | I89.0 |
| Turvotus määrittelemätön | R60.9 |
| Lipomatoosi ei ole muualla luokiteltu | E88.2 |
| Krooninen kipu | G89.4 |
| Laskimovajaatoiminta | I87.2 |
| Suonikohjut | I83.10 |
| Ylipaino | E66.3 |
| Muut lihavuudet | E66.8 |
| Lihavuus (ICD-10-koodi vaihtelee BMI:n mukaan) | Z68 |
Lipedeeman hoidot
Ruokasuunnitelmat
Monilla lipedeemaa sairastavilla naisilla on mukanaan perheenjäseniä, jotka voivat todistaa heidän terveellisen tai vähäisen ruokavalionsa sekä hyödylliset liikuntatottumuksensa, sillä terveydenhuollon ammattilaiset eivät aluksi usko heitä. Dieettien käytöstä lipedeemarasvan vähentämiseen on hyvin vähän tietoa. Vaikka tutkimusta on vähän, yleisesti hyväksytään, että lipedeemarasva on vastustuskykyinen painonpudotukselle elämäntapojen välityksellä, mikä lisää potilaiden turhautumista, kun painonpudotusodotukset eivät täytty. Ilman erityisiä suosituksia ravitsemusneuvonta voi keskittyä terveellisten ruokailutottumusten luomiseen yleisen terveyden parantamiseksi ja painonhallinnan edistämiseksi.
Ruokasuunnitelmat ovat tärkeitä lihavuuden hallinnassa, joka liittyy lipedeemaan, tavoitteena on vain painon vakauttaminen ja maksimaalinen tavoite lihavuuden pudottamiseen. Menestyneimmät ruokasuunnitelmat ovat niitä, joissa on vähän prosessoituja hiilihydraatteja, mukaan lukien lisättyjä sokereita, jotka vähentävät insuliinitasoja ja tulehdusta sekä siten adipogeneesiä (95); paastoa aterioiden välillä (ei välipaloja) on suositeltu (96). Yksi ryhmä käytti 1200 kalorin dieettiä sekä täydellistä dekongestiivista hoitoa vähentääkseen lipedeemaa sairastavien naisten jalkojen tilavuutta (97), mutta tämän lähestymistavan pitkäaikaisesta painonpudotuksen ylläpidosta ei ole näyttöä.
Liikunta
Liikunta on tärkeää lipedeemaa sairastaville naisille, sillä lihastoiminta auttaa pumppaamaan verta ja imusolmukesettä raajojen läpi. Kuitenkin lipedeemaa sairastavilla naisilla on ~67 % nelipäisen reisilihaksen lihasvoiman normatiivisesta arvosta verrattuna naisiin, joilla ei ole tätä tilaa, ja ne vastaavat iän ja BMI:n osalta (98). Yksi teoria on, että rasvakudoksen fibroosi ulottuu lihasten toimintaan ja heikentää toimintaa. Hollannin lipedema-ohjeistukset suosittelevat asteittaisia liikuntaohjelmia voimaharjoitteluun ja kuntoon naisille, joilla on epäterveelliset elämäntavat tai fyysiset rajoitteet, vaikka ne tunnustavat, että lipedeemasta kärsivät kehon osat kasvavat kudostilavuudeltaan aktiivisuuden huolimatta (80). Nämä kirjoittajat myös toteavat, että liikunta ja lämpö voivat lisätä turvotusta ja kipua lipedemaattisilla alueilla. Anekdoottien mukaan lipedemaa sairastavat naiset näyttävät hyötyvän suuresti vesiharjoituksista, mikä voi osittain johtua veden puristavasta vaikutuksesta kehoon, joka auttaa liikuttamaan nestettä ja pehmentämään fibroottisia kudoksia, sekä vesisuihkuista, jotka voivat myös auttaa vähentämään nestettä adipofaskiassa. Jotkut lipedemaa sairastavat naiset ovat huolissaan siitä, että heidän kehonsa näyttäytyvät julkisesti julkisen kehon häpäisyn yleisyyden vuoksi (99). Lyhennetyt housut, uimahousut ja muut uima-asupeitteet ovat mahdollistaneet yhä useamman lipedemaa sairastavan naisen tuntea olonsa mukavaksi julkisessa uinnissa. Kompressiolla varustetut vaatteet suositellaan yleensä lipedemaa sairastaville naisille, erityisesti maalla tapahtuvien harjoitusten yhteydessä, kun käytetään pohjoismaisia tankoja, jotka parantavat käsien ja jalkojen adipofasia.
Kompressiovaatteet
Kompressiovaatteita käytetään yleensä jaloissa, joissa on korkea vyötärö (vatsan rasvan hoitoon) ja käsivarsissa tarpeen mukaan. Puristus voi olla pienempi millimetreinä elohopeaa (mm Hg) lipedeemassa kuin lymfedeemassa. Esimerkiksi 15–25 mm Hg tai luokka I 20–30 mm Hg, verrattuna luokkaan II 30–40 mm Hg tai luokkaan III 40–50 mm Hg. Matalapaineisen vaatteen neulominen voi olla pyöreä, mikä tarkoittaa, että se on saumaton ja neulottu pyöreälle sylinterille. Pyöreät neulotut vaatteet joustuvat enemmän ja sopivat parhaiten naisille, joilla on lipedeemaa ja joilla on vähemmän lymfedeemaa tai turvotusta. Ne voivat myös venyä sopimaan mihin tahansa muotoon ja kokoon. Litteät neulovaatteet joustuvat vähemmän ja tarjoavat siksi paremman turvotuksen hallinnan. Litteä neuletta suositellaan erityisesti naisille, joilla on huuleturmaa ja joilla on nilkkakalvosin tai epätavallinen muoto, joka vaatii räätälöidyn istuvuuden ja yleensä sauma. Kestävien lääkintälaitteiden (DME) tilaus voidaan antaa potilaille, jotka he voivat viedä lääketarvikeliikkeeseen, jos he voivat saada vakuutuksen kompressiovaatteille. Lipedemaa sairastavia potilaita hoitavat terapeutit voivat antaa ohjeita kompressiokulumisen suhteen.
Laskimovajaatoiminta
Laskimovajaatoimintaa on dokumentoitu 25 %:lla lipedemaa sairastavista naisista (92 100). Kun pitting-ödeema esiintyy, laskimovajaatoimintaa tulisi tutkia turvotusta sairastavilla naisilla laskimo-duplex-ultraäänellä jaloissa. Nämä tutkimukset tehdään verisuonilaboratoriossa, ja niiden tulisi määritellä jalkojen suuremman ja alemman laskimon tarkastelua laskimovajaatoiminnan arvioimiseksi, ei pelkästään trombin. Laskimotautia tulisi ensin hoitaa konservatiivisesti, sillä ei ole tietoa siitä, että laskimovajaatoiminnan korjaaminen kirurgisin keinoin parantaisi lipedeemaa. Anekdoottisesti naisten raporteissa, joilla on lipedeemaa tai ei, imusolmukkeeta voi ilmetä leikkaushoidon jälkeen, jos on suurempi safenoosilaskimon laskimovajaatoiminta (101).
Bariatrinen kirurgia
Naiset, joilla on lipedeemaa ilman ylävartalon lihavuutta, saattavat reagoida huonosti bariatriseen leikkaukseen painonpudotuksen osalta (102) ja usein kokea itsensä epäonnistuneiksi tai heille virheellisesti sanotaan (suoraan tai epäsuorasti), että syy oli heidän omansa, mikä aiheuttaa tuhoisia psykologisia vaikutuksia. Itse asiassa naiset, jotka pudottavat vain vähän painoa alavatsasta, lonkista ja jaloista bariatrisen leikkauksen jälkeen, tulisi tutkia lipedeeman esiintymisen varalta. Vaikka painonpudotus olisi odotettua pienempää, lipedeemaa sairastavat potilaat tulisi silti pitää bariatrisen leikkauksen ehdokkaina, sillä useat toimenpiteet (esim. laparoskooppinen mahalaukun ohitusleikkaus ja sleeve gstrektomia) ovat osoittaneet painoriippumattomia hyötyjä glukometabolisiin tuloksiin, erityisesti esidiabeteksen ja diabeteksen hoitoon, sekä sydän- ja verisuoniriskiin. Kun naiset laihtuvat ja se koskee osan heidän huuleemasta kärsineitä alueitaan, se usein korostaa ”satulalaukku”-ilmettä, joka voi pahentaa heidän kehonkuvaansa liittyvää ahdistusta. Optimaalisesti lipedemaa sairastavat naiset tulisi tunnistaa ennen bariatrista leikkausta, neuvoa heidän tilastaan ja siitä, miten se voi vaikuttaa heidän kokonaispainonpudotusreaktioonsa, sekä tarjota täydellistä dekongestiivista hoitoa ja kompressiovaatteita, jotka vähentävät imusolmukkeiden kehittymisen riskiä bariatrisen leikkauksen jälkeen ja parantavat painonpudotuksen onnistumista. Lisäksi leikkausta edeltävä aika on hyvä hetki aloittaa konsultaatio plastiikkakirurgin kanssa ylimääräisen ihon poistovaihtoehdoista, kun painon vakaus on vakiintunut leikkauksen jälkeen (yleensä 1–3 vuoden kuluttua).
Rasvaimu
Lipedeemaa sairastavilla naisilla on tyypillisesti useita lääketieteellisesti välttämättömiä syitä rasvaimulle rasvan poistamiseksi, mukaan lukien:
- Liikkuvuuden menetys
- Heikentynyt elämänlaatu
- Nivelvaurio tai muuttunut kävelytyyli
- Krooninen kipu
- Lipedeemaan liittyvien oireiden ja merkkien parantamatta jättäminen konservatiivisesta hoidosta huolimatta
Täydellinen dekongestiivinen hoito, johon kuuluu manuaalinen imusuonenpoisto, kompressiovaatteet, terveellinen ruokavalio ja mahdollisimman paljon liikuntaa, ovat tärkeitä ennen rasvaimua tulosten parantamiseksi. Lipedematoosikudoksen lisääntyneen verisuonialueen ja rasvaimun aiheuttaman verenvuodon vuoksi toimenpiteen jälkeinen anemia ei ole harvinaista. Siksi ennen leikkausta tehtäviin laboratoriokokeisiin tulisi sisällyttää täydellinen veriarvo (CBC) verihiutaleiden mukaan sekä hyytymislaboratoriot, joihin kuuluvat aktivoitu protrombiiniaika (aPTT), protrombiiniaika (PT), trombiiniaika (TT) ja fibrinogeeni. Ihmisillä, joilla on normaalit hyytymislaboratoriot ja helppo mustelma, voi olla perinnöllisiä ja hankittuja verihiutale-epämuodostumia, perinnöllisiä verisuoni- ja periverisuonikudosten sairauksia, mukaan lukien Ehlers Danlosin oireyhtymä, sekä muita veren hyytymishäiriöitä. Jokaisen naisen, jolla on lipeedemaa ja henkilökohtainen tai perheen historia verenvuotoa tai hyytymistä, tulisi tehdä yhteistyötä terveydenhuollon ammattilaisen kanssa selvittääkseen, tarvitaanko lisätutkimuksia ennen rasvaimuleikkausta (103).
Lipedemaöljyn poistoa rasvaimun avulla, joka säästää imusuonet (märkä, ei kuiva menetelmä), on tehty pääasiassa Euroopassa, erityisesti Saksassa, 1990-luvulta lähtien (104-107). Rasva on kyllästetty Klein-liuoksella, joka sisältää suolaliuosta tai maitotettua Ringers-liuosta, puudutetta kuten lidokaiinia tai prilokaiinia, adrenaliinia, natriumbikarbonaattipuskuria(108), yleensä ilman steroidia (109). Tämä turmesoiva tekniikka antaa kudokseen turgorin, jolloin tylppä mikrokanyyli liukuu rasvakudoksen läpi välttäen leikkausvoimien ja kudosvaurioiden syntymisen. Voiman avustuksella mikrokanyylin pienet, nopeat värähtelyt hajottavat rasvaa, joka sitten imeytyy kudoksesta. Vesisuihkuavusteinen rasvaimu (WAL) käyttää suolaliuoksen ja Klein-liuoksen suihkuja, jotka vapauttavat rasvaa imua varten mahdollisimman vähäisellä vauriolla soluille ja verisuonille(106) ilman odotusaikaa kudoksen tumessointiin. Laseravusteinen tumescenttinen rasvaimu on toinen tekniikka, jota jotkut varaavat fibroottisille alueille, kuten takareisille.
Useimmat sairastuneet naiset käyvät rasvaimussa vaiheittain, jolloin alavartalosta ja käsivarsista poistetaan rasvan alue, jonka jälkeen tapahtuu toipumis- ja paranemisjakso ennen kuin palataan viereisen alueen poistamiseen. Vaiheen II lipeödeemää sairastavilla naisilla oli keskimääräinen leikkausmäärä kahdesta kolmeen (110), mutta joillakin oli yli viisi (37). Potilaat ovat joko hereillä rasvaimutoimenpiteen aikana, joko tietoisen sedaatiolla tai ilman (104,111,112), tai yleisanestesiassa, joista jälkimmäinen mahdollistaa nopean toipumisen (111). Jotkut yleisanestesiassa käytettävät lääkkeet vähentävät imusuonten pumppausaktiivisuutta (113-116). Ennen rasvaimua pätevän kirurgin toimesta potilaalla tulisi siis olla perusteellinen ymmärrys kirurgin tekniikasta, käyttääkö kirurgi yleisanestesiaa, kipulääkkeen tyypin, leikkausten määrästä sekä tuloksista ja niiden komplikaatioita. Rasvaimun jälkeen kirurgisesti hoidetut alueet voivat olla melko arkat ja epämukavat päivistä viikkoihin.
Suurin osa rasvaimua koskevista tutkimuksista on kirurgien tekemiä, ne eivät ole satunnaistettuja tai kontrolloituja, eivätkä sisällä ulkoista valvontaa tiedonkeruusta. Siitä huolimatta nykyiset tiedot ovat vakuuttavia hyödyksi. Kaksikymmentäviidellä lipedeemaa sairastavalla naisella koettiin merkittäviä parannuksia kivussa, jalkojen jännityksessä, liiallisessa lämmössä, lihaskrampeissa, jalkojen raskaudessa, väsyneissä jaloissa, turvotuksessa, kutinassa, ihon yleisessä kiinnittymisessä, kävelyvaikeuksissa, elämänlaadussa ja jalkojen ulkonäössä kuusi kuukautta rasvaimuleikkauksen jälkeen (104). Laajempi tutkimus, johon osallistui 85 naista samasta klinikasta, osoitti merkittäviä parannuksia kuusi kuukautta leikkauksen jälkeen kaikissa vaivojen kohdalla, joissa elämänlaatu parantui eniten (110). Pidemmässä tutkimuksessa eri klinikalta 21 naista havaitsi keskimäärin 3,7 vuotta ensimmäisen rasvaimutoimenpiteen jälkeen ja 2,9 vuotta toisen rasvaimun jälkeen kehon epäsuhtaisuus, turvotus, turvotus ja elämänlaatu, lukuun ottamatta mustelmia, jotka parani kaikilla paitsi kahdella naisella (105). Retrospektiivinen tutkimus naisilla, joilla oli vaiheen I tai II lipeödeemä samasta klinikasta, neljä ja kahdeksan vuotta rasvaimun jälkeen, osoitti jatkuvia parannuksia seurannassa muun muassa kivun, paineherkkyyden, turvotuksen, mustelman, liikkumisen rajoituksen, kosmeettisen heikentymisen, yleisen elämänlaadun heikkenemisen ja yleisen heikentymisen osalta (117). Mielenkiintoisin data oli yhdistetyn dekongestiivisen hoidon tarpeen väheneminen neljä vuotta rasvaimun jälkeen, joka väheni edelleen kahdeksan vuoden jälkeen (37).
Jokainen leikkaus, mukaan lukien rasvaimu, edellyttää, että toimenpiteen tehokkuus ja lääketieteellinen tarve osoitetaan vakuutusyhtiölle. Tällä hetkellä tarvitaan hyvin toteutettuja satunnaistettuja ja kontrolloituja tutkimuksia, joissa on riittävä määrä lipedeemaa sairastavia potilaita, jotta voidaan selvittää, ketkä potilaista hyötyvät rasvaimusta. Sillä välin Yhdysvaltojen kirurgien potilaiden lähtötason ominaisuuksien ja tulosten dokumentointi on tärkeää, jotta voidaan ymmärtää rasvaimun hyödyt lipedeemassa Yhdysvaltojen väestössä verrattuna muiden maiden (esim. Saksan) raportteihin. On huomionarvoista, että kirurgit ovat yhtä mieltä siitä, että rasvaimu parantaa elämänlaatua voimakkaasti ja johdonmukaisesti (104,110,117,118).
Täydellinen dekongestiivinen hoito
Täydellinen dekongestiivinen hoito (CDT) suositellaan yleisesti lymfederaaman hoitoon, ja siihen kuuluu ihonhoito, kotiliikuntaohjelmien koulutus, manuaalinen imusumukainen poistohoito (MLD), tarvittaessa kääreet nesteen kertymisen vähentämiseksi sekä ihonhoitosuositukset, joita tekevät fysioterapeutit, toimintaterapeutit ja lisensoidut hierojat, jotka ovat käyneet lisäkoulutusta. Monet lipedeemaa sairastavat naiset hyötyvät CDT:stä vähentyneellä kivulla, raajojen tilavuudella ja kapillaarien hauraudella (119–121). Lähiinfrapunafluoresenssiimusumuvannointi (NIRFLI) on lisännyt MLD:hen uusia tekniikoita, mukaan lukien ”Fill and Flush” -menetelmän (122). Täydellinen dekongestiivinen hoito parantaa myös imusuonen virtausta aivojen imusuonissa (123). Syvemmät kudoshoidot lipedeemakudosten fibroosin vähentämiseksi voivat myös olla hyödyllisiä lipedemaa sairastaville potilaille.
Pneumaattiset puristuslaitteet
Tutkimukset ovat osoittaneet edistyneiden pneumaattisten kompressiolaitteiden (PCD) hyödyn lymfaödeeman hoidossa. On myös tutkimuksia PCD:iden hyödyistä lipedeeman hoidossa (119 124). Tärkeää vääristyneiden ja laajentuneiden hiussuonien kannalta lipedeemassa (36,88), PCD:t vähentävät kapillaarien haurautta (120), parantaen verisuonten laatua. Manuaalisen hoidon ohella, joka parantaa nesteen virtausta lipedeemakudoksessa, PCD:itä suositellaan myös rasvaimun leikkauksen yhteydessä lipedaman hoidossa (110). Jos lipedeemaa sairastava nainen reagoi hyvin manuaaliseen terapiaan tai kokeilee PCD:tä ja kudostilavuus vähenee, hänelle tulisi tarjota PCD-hoitoa kotihoitoa jatkaakseen hoitoa silloin, kun vakuutus ei enää kata CDT:tä tai kun etäisyys tai sitoumukset estävät säännölliset ammatilliset käynnit. PCD:n tulisi ihanteellisesti olla E0652-laite, jossa on segmentoitu, moniporttinen pumppu, joka mahdollistaa yksittäisen paineen kalibroinnin jokaisessa portissa. Tämä mahdollistaa paineen muuttamisen voimakkaan kivun alueilla tai erimuotoisissa kudoksissa. Pumppuvaatteet tulisi kiertyä vatsan ja lantion ympärille ja hoitaa jalkoja pumpattaessa sekä rintakehää, kun käsiä pumppataan. Jos peruspuristuspumput määrätään (E0650; E0651), kompressiovaatteita, jotka suojaavat vatsaa, lantiota, rintakehää ja/tai päätä, tulisi käyttää pumppauksen aikana. Ilman näitä kompressiovaatteita neste kulkeutuu jalkaa pitkin vatsan ja lantion alueelle, jossa se kertyy imusuoniston toimintahäiriön vuoksi. Koska tämä neste on kudoksessa kaikkien ravinteiden ja proteiinien kanssa, todisteet viittaavat siihen, että se voi stimuloida lisää adipogeneesiä (125). E0652-pumpulla hoidetaan vatsaa yhdessä jalan kanssa ja rintakehää yhdessä käsivarren kanssa estäen imusolmukkeiden kerääntymisen. PCD:t voi helposti tilata kirjoittamalla reseptin kestäville lääkintälaitteille useiden toimittajien kanssa.
Syväkudosterapia
Syväkudoksen manuaalihoidolla hoidetuista lipedeemoista kärsivillä naisilla on vähentynyt kipu, rasvakudos jaloissa, kudostilavuus, kudosfibroosi sekä vuotavat tai fibroottiset verisuonet (86 126). Tämä syväkudoshoito kuuluu meridiaanihieronnan spektriin, jonka on osoitettu vähentävän kehon painoa (127) ja sen ajatellaan parantavan imusuonen virtausta lipedeeman rasvakudoksen kautta. Hieronta myös vähensi rasvaa ennenaikaisilla vauvoilla (128). Instrumenttiavusteinen pehmytkudoshoito (IAST) sisältää cc:tä lipeturemaisessa rasvakudoksessa, ja hoidon jälkeen havaittu fibroosin väheneminen. Instrumenttiavusteisia pehmytkudostekniikoita ovat Astym-hoito, joka lisäsi fibroblastien aktivaatiota ja määrää, fibronektiinin tuotantoa, liikettä ja kivun vähenemistä fibroosipotilailla (129) sekä Graston-tekniikkaa, joka vähentää kipua ja parantaa liikettä (130), ja niitä suorittavat fysioterapeutit, jotka löytyvät näiden tekniikoiden verkkosivuilta. Perinteisiä kiinalaisia gua sha -työkaluja tai bian-kiviä on käytetty kivun ja toiminnan parantamiseen (131), samoin kuin kuppaus (132). Yläraajan imusuoniston toiminnan tukkemiseen vaadittava paine todettiin olevan 86 mm Hg, mikä viittaa siihen, että syvällisempi hoito kudokseen on turvallista, esimerkiksi paineissa 15–25 mm Hg, jota käytetään arpien vähentämiseen (133), eikä se vahingoita imusuonia (122).
Psykologinen tuki
Lipedemaa sairastavat naiset ovat usein viettäneet vuosia etsien vastauksia ja apua tilaansa. Terveydenhuollon ammattilaisilla on usein vahvoja negatiivisia asenteita ja stereotypioita lihavuutta sairastavista ihmisistä, mikä voi heikentää heidän tarjoamansa hoidon laatua lipedeemaa sairastaville naisille (134). Heikko elämänlaatu, joka liittyy liikuntakykyyn, sekä ulkonäköön liittyvä stressi lipeödeemiin voi johtaa masennukseen (87). Monille potilaille suuri helpotus saadaan, kun he lopulta saavat lipedemadiagnoosin kokeiltuaan lukuisia dieettejä ja liikuntaohjelmia, jopa bariatrisen leikkauksen lipedeeman poistamiseksi. Tämän luvun hoitosuositusten lisäksi terveydenhuollon ammattilainen voi tehdä useita asioita parantaakseen lipedeemaa sairastavien ihmisten elämää: 1) Vähentää painoon keskittymistä lipedeemassa ja tarjota koulutusta aineenvaihdunnan parantamisesta, tulehduksen vähentämisestä ja rasvakudoksen laadun parantamisesta (fibroosin vähentäminen); 2) Käytä motivoivaa haastattelua keskittyen edistysaskeliin terveyden merkkien, kuten terveellisen ruokavalion, aktiivisuus, aineenvaihdunnan laboratoriomerkkien ja sosiaalisten vuorovaikutusten parantamiseksi; 3) Varmista, että klinikan ympäristö on vastaanottavainen pöydillä ja tuoleilla, jotka mahdollistavat suuremman alavartalon naisten mukavuuden; 4) Varmistaa, että lipedeemaa sairastavilla potilailla on identiteettiturva klinikkatilanteissa ja kannustaa terveisiin sosiaalisiin vuorovaikutuksiin kotona ja verkkoryhmissä, jotka tarjoavat turvallisia yhteyksiä, joiden tiedetään parantavan lipedeemaa sairastavien naisten elämäntyytyväisyyttä (135); ja 5) Varmistaa, että hoidon jatkumoon kuuluu riittävät lähetteiden resurssit neuvontaan, fysioterapiaan ja viestiin sekä tarvittaessa kivunhallinnan erikoislääkärit. On erityisen tärkeää sisällyttää lääkäreitä, jotka ymmärtävät lipeedeemiä sekä tämän diagnoosin aiheuttaman fyysisen ja psykologisen taakan potilaille (134).
Lääkkeet ja ravintolisät
Lipedemaa varten ei ole olemassa lääkkeitä tai lisäravinteita. Sen sijaan suositusten lääkkeiden ja lisäravinteiden käytöstä lipedeeman hoidossa tulisi keskittyä kudosten tulehduksen, fibroosin, turvotuksen, kivun ja farmakologisen painonpudotuksen vähentämiseen ylipainoisilla tai lihavilla henkilöillä. Lipedeeman hoitoravinteet perustuvat osittain kirjallisuuteen imusolmukkeiden turvotusta ja laskimosairauksista, jotka molemmat ovat lipedeeman komplikaatioita. Jotkut lääkkeet pahentavat lipedeeman oireita ja niitä tulisi välttää (Taulukko 5).
Sympatomimeettiset amiinit
Sympatomimeettiset amiinit (SA), kuten fentermiini ja amfetamiini, on hyväksytty elintarvike- ja lääkeviraston (FDA) toimesta lihavuuden hoitoon. Sympatomimeettiset amiinit sitoutuvat adrenergisiin reseptoreihin (AR), jotka sijaitsevat adiposyyteissä, aiheuttaen lipolyasia, mikä vähentää rasvan varastointia. Adrenergiset reseptorit sijaitsevat myös verisuonissa ja imusuonissa. AR:n aktivoiminen verisuonissa aiheuttaa verisuonten supistumista. AR:n aktivoiminen imusuonissa parantaa imusuonen pumppauksen tehokkuutta lisäämällä supistusvoimaa (136); Lääkkeet tai lisäravinteet, jotka parantavat imusuonistumista, ovat imusolmukkeja. Amfetamiini ja dekstroamfetamiini yksinään tai yhdessä ovat myös FDA:n hyväksymiä tarkkaavaisuushäiriön (ADD), tarkkaavaisuushäiriön (ADHD) ja narkolepsian hoitoon. SA:n käyttö lipedeeman hoidossa voi olla hyödyllistä rasvan vähentämisessä ja imusuoniston pumppauksen parantamisessa. Retrospektiivinen kyselytutkimus osoitti, että matalan annoksin sympatomimeettiset amiinit paransivat elämänlaatua, vähensivät painoa, vaatteiden kokoa, kipua ja jalkojen raskautta naisilla, joilla on lipedemaa (137). Sympatomimeettisten amiinien vasta-aiheita ovat edennyt valtimokoleroosi, oireiset sydän- ja verisuonisairaudet, kohtalainen tai vaikea verenpainetauti, kilpirauhasen liikatoiminta, tunnettu yliherkkyys tai erikoisuus sympatomimeettisille amiineille sekä glaukooma.
Diosmin
Diosmiini on bioflavonoidi, jota löytyy sitrushedelmien kuoresta ja jota perinteisesti määrätään krooniseen laskimovajaatoimintaan liittyvän tulehduksen hoitoon. Diosmiinin on osoitettu vähentävän oksidatiivisen stressin markkereita kroonista laskimovajaatoimintaa sairastavilla henkilöillä (138). Diosmiini toimii myös imusolmukkeena ja yhdessä tulehduskipua ehkäisevän vaikutuksensa kanssa vähentää turvotusta (138). Naiset, joilla on raskaus jaloissa, selvä turvotus, krooninen laskimovajaatoiminta tai vaiheen II ja III lipedeema, kertovat kokevansa vähemmän kipua ja parantuneen turvotuksen diosmiinilla kirjoittajan kokemuksen perusteella. Diosmiinia voi saada käsikauppaa tai tilata reseptillä lääkinnällisenä elinkeinona. Sitruunan, limen tai muun sitrushedelmien laittaminen veteen liotettavaksi ennen juomista on tapa nauttia diosmiinia päivän aikana.
Metformiini
Tällä hetkellä ei ole olemassa lääkkeitä, joilla voitaisiin vähentää fibroosia, ja rasvakudoksen rasvakudoksessa on jo olemassa lääkkeitä, joihin rasvaimu ja syväkudoshoito ovat parempia hoitomuotoja. Metformiinin ja resveratrolin on osoitettu vähentävän hypoksiaa aiheuttavan tekijän (HIF)-1-tulehduksen ja fibroosin kehittymistä hiirillä, joita ruokitaan runsasrasvaisella ruokavaliolla (139). Metformiini myös esti fibroosin ja palautti glukoosin imeytymisen rasvaan insuliinistimulaation jälkeen, vaikka se ei estänyt doksorubisiinin sivuvaikutuksia, kuten kudosten menetystä ja tulehdusreaktiota (140). Metformiinia tulisi harkita varhaisessa vaiheessa naisilla, joilla on lihavuus ja lipedeema, vaiheet II ja III, joissa rasvakudoksen fibroosi on ilmeistä, sekä naisilla, joilla on aineenvaihduntaoireyhtymän merkkejä (69).
Seleeni
Seleeni on mineraali, jota löytyy maaperästä ja jota esiintyy runsaasti brasilianpähkinöissä (Bertholletia excelsa). Seleenillä on osoitettu olevan tulehdusta ehkäiseviä vaikutuksia useilla tulehduskaskadin tasoilla (141–144). Turvotus väheni merkittävästi seleenin käytön jälkeen kahdessa lumekontrolloidussa tutkimuksessa imusolmukkeiden turvotusta sairastavilla (145 146) ja paransi täydellistä dekongestiivista hoitoa samalla kun vähennettiin erysipelas-infektioiden esiintyvyyttä kroonista imusolmukkeetta sairastavilla potilailla (145). Jokainen brasiliapähkinä sisältää noin 200 mcg seleeniä, eikä ruokavaliossa ole havaittu haittavaikutuksia jopa 800 mcg päivittäisessä saamisessa (147). Veren seleenipitoisuuksien seuraaminen on oltava tarkkana, sillä seleenin puute ja liiallinen määrä voi sekä heikentää glukoosin että lipidiaineenvaihduntaa sekä lisätä tyypin 2 diabeteksen riskiä useissa eläinkokeissa, mutta ihmistutkimuksissa yhteydet ovat epäselkempiä (148). Eräässä tapausraportissa lipedeemaa sairastanut nainen osoitti jalkojen tilavuuden vähenemistä seleenin ja Butcher’s broomin yhdistelmällä (149).
Taulukko 5:
Lääkkeitä ja lisäravinteita, joita kannattaa välttää lipedeemaa sairastavien hoidossa
| Lääkitys | Käytetty | Syy välttää |
| Thiazolidinedionit | Diabetes | Lisää ihon alla olevaa rasvakudosta; Nesteen pidätys |
| Kalsiumkanavan salpaajat | Verenpainetauti | Nesteen pidätys |
| Suun kautta otettavat kortikosteroidit* | Vähennä tulehdusta | Heikentää kudosta; nesteen kertyminen; Rebound-tulehdus |
| Tulehduskipulääkkeet | Kipu | Nesteen pidätys |
| Sukupuolihormonit | Hormonikorvaus | Nesteen kertyminen; Lipedeeman kehittymisen osalta |
| Beetasalpaajat | Sydänterveys | Nesteen pidätys |
| Klonidiini | Verenpainetauti | Nesteen pidätys |
| Gabapentiini | Kipu | Nesteen pidätys |
| Furosemidi** | Turvotus | Keskittyy proteiiniin välielimeen ja lopulta pysäyttää nesteen virtauksen |
*
Nenä- tai sisäänhengitetyillä kortikosteroideilla on vähemmän vaikutusta; Suun kautta otettavia kortikosteroideja tulisi käyttää lääketieteellisesti tarpeen mukaan
**
Aldaktonilla ja hydroklooritiatsidilla on vähemmän haittavaikutuksia lipedemaa sairastavilla naisilla
Tulehduskipulääkkeet: Ei-steroidiset tulehduskipulääkkeet
Loppupuheenvuoro lipeedemasta
Lipedema on yleinen sairaus pääasiassa naisilla, ja se aiheuttaa raajojen adipofaskian laajenemista kudoksen liiallisen fibroosin vuoksi, joka tyypillisesti rikkoo odotuksia elämäntavan, painonpudotuslääkkeiden ja bariatrisen/aineenvaihdunnan kirurgisten toimenpiteiden vuoksi. Fibroosin esiintyminen, erityisesti välitiloissa, joissa se voi rajoittaa veren ja imusolmukkeiden ulosvirtausta, ajatellaan edistävän tämän kudoksen vastustuskykyä painonpudotukseen. Lipedemaa sairastavat naiset tulisi tunnistaa ennen painonpudotuspyrkimyksiä, jotta odotuksista voidaan keskustella ja manuaalisia hoitoja sekä muita hoitoja voidaan harkita tulosten parantamiseksi. Lääkkeitä ja lisäravinteita voidaan kokeilla, mutta rasvaimua tulisi harkita naisille, joilla on rasvaturmaa ja jotka epäonnistuvat konservatiivisissa toimenpiteissä sekä painonpudotuksen jälkeen lääkityksellä ja/tai bariatrisellä leikkauksella. Naisilla on monenlaisia lipedeeman muotoja samanaikaisten sairauksien ja muiden geneettisten ja ympäristötekijöiden vuoksi. Siksi jokainen sairastunut nainen tulisi tarkastella spektrillä ja hoidot yksilöllisesti.
PERHEEN MULTIPPELILIPOMATOOOSI
Familiaalinen multippelilipomatooosi (FML) on harvinainen rasvasairaus (RAD), jossa esiintyy useita lipoomia ihonalaisessa rasvassa (OMIM 151900). Joillakin FML-perheen jäsenillä voi olla vain muutama lipooma, kun taas toisilla voi olla satoja tai tuhansia; Ei ymmärretä, miksi perheissä on epätasa-arvoista läpäisyyttä. Lipoomat eivät yleensä ole kivuliaita tai arka kosketettaessa, paitsi kasvaessaan; Ne voivat myös aiheuttaa lievää kutinaa tai polttavaa tunnetta muodostuessaan. Jotkut lipoomat voivat olla arkat, jos ne kehittyvät painealueille, kuten jalkojen taakse, alaselälle (tuolin aiheuttama paine) tai sivuranteessa toistuvan rasituksen vuoksi, kuten hiiren käytöstä (150,151). Toinen esimerkki trauman aiheuttamasta lipomatoosikasvusta on xiphoid-prosessin liike (152).
Vanhemman FML-kirjallisuuden mukaan (153) ”kipu voi yhtäkkiä kehittyä yhdessä lipoomasta (jota kutsutaan lipooma dolorosaksi) ja laajenee vähitellen koskettamaan yhä useampia erillisiä lipoomia.” Kirjoittajat toteavat, että lipoma dolorosa -oireyhtymä FML-perheissä ei ole sama asia kuin Dercum-tauti (ks. alla) (154). Tämä on hämmentävää, sillä FML-perheessä kivuliaita lipoomia sairastavilla on kuvattu Dercum-tautia sairastaviksi. Vaikka kivuliaat lipomat FML-potilaalla voivat myös kuulua Dercum-taudin kirjoon, tarkempi nimi on FML kivuliaiden lipoomien kanssa, erityisesti kun suvussa on FML-historiaa.
On mielenkiintoista, että joissakin FML-perheissä havaintojen mukaan miehille kehittyy lipoomia ja naisille usein lihavuutta lipedeman mukaisesti. Tämä viittaa päällekkäisyyteen yhden rasvahäiriön (FML) ja toisen (lipedeeman) kehittymisen välillä ja pitäisi herättää tarkempia kysymyksiä muista mahdollisesti sairastuneista perheenjäsenistä.
FML:n esiintyvyys
Familiaalinen multippelilipomatooosi on harvinainen sairaus, jonka arvioitu esiintyvyys on 1/50 000 (155).
FML:n genetiikka
Familiaalinen multippelilipomatooosi periytyy yleensä autosomaalisesti dominoivasti, ja koiraat sekä naaraat kärsivät yhtä paljon. Geeni High Mobility Group AT-Hook 2 (HMGA2; 12q15) on liitetty FML:ään, mutta sitä ei pidetä syytekijänä. Rintasyövän kumppanissa ja paikallisessa mutaatiossa (BRCA2, DNA:n korjaukseen liittyvä geeni), nimeltään PALB2, kuvattiin FML-perheessä (156). PALB2 on intranukleaarinen proteiini, joka sitoo BRCA2:n ydinrakenteisiin. PALB2-mutaatiot liittyvät kaksinkertaistuneeseen rintasyöpäriskiin, joka on Fanconi-anemian alaryhmä, haimasyöpä ja munasarjasyöpä (156).
FML:ään liittyvät sairaudet
Tapausraporteissa FML on yhdistetty muihin harvinaisiin tai epätavallisiin sairauksiin (Taulukko 6). Koska useat lipomat liittyvät usein kasvaimen suppressorigeenien mutaatioihin, FML:ää voidaan kliinisesti pitää merkkinä taustalla olevan kasvaimen suppressiogeenimutaatiosta, ja potilaat sekä heidän perheensä tulisi seuloa asianmukaisesti.
Esimerkiksi MEN-1:ssä lipoomia on raportoitu yhdistettynä resessiiviseen mutaatioon kasvaimen suppressorigeenissä (157). Perheessä, jossa oli retinoblastooma ja multippelilipoomia, lipoomia esiintyi henkilöillä, joilla oli geenimutaatio RB1-geenissä ja jotka eivät kehittäneet retinoblastooomia (158). Cowdenin taudissa esiintyvät useat lipoomat voivat johtua PTEN/MMAC1:n sukulinjan inaktivoinnista, joka altistaa henkilön kilpirauhas- ja rintakasvaimille (159). Muita geenejä, mukaan lukien muut kasvaimen estäjägeenit, on epäilty lipomien kasvuun (160). Esimerkiksi mutaatio löydettiin kasvaimen suppressiogeenistä PALB2 perheestä, jossa oli useita lipoomia, mikä viittaa FML-diagnoosiin (156). Ja lopuksi, FML:n kaltaista lipomatooosia on raportoitu kahdessa kemoterapian jälkeisessä tapauksessa (161 162), hoito, jonka tiedetään liittyvän lisääntyneeseen syöpäriskiin. Näiden yhteyksien vuoksi monilipoomia sairastavat tulisi katsoa lisääntyneeksi syöpäriskiksi ja harkita lähetettä geneetikolle.
Taulukko 6.
Häiriöt, joita esiintyy yhdessä monien lipoomien kanssa
| Epätyypillinen luomioireyhtymä (163) |
| Gastroduodenaalinen lipomatoosi (ei gastroduodenaalista lipomatoosia probandin äidillä) (164) |
| Keliakia (165) |
| Cowdenin tauti (159) |
| Ruoansulatuskanavan stromaalinen kasvain (166) |
| Interhemisfäärinen aivolipooma, corpus callosum hypoplasia ja aivokuoren kehityksen epämuodostuma nuorella naisella, jolla on refraktaarinen epilepsia (167) |
| Neurofibromatoosi (NF1) (168) |
| Multiplex endokriininen neoplasia (MEN)-1 (169) |
| Retinoblastooma (Rb1) (158) |
| Legiuksen oireyhtymä (SPRED 1); autosomaalinen dominantti; useita café-au-lait -makuleita ja ihon poimujen pisamaa, ± makrokefaliaa, Noonanin kaltaista ulkonäköä, oppimisvaikeuksia ja/tai tarkkaavaisuushäiriöitä lapsilla sekä lipoomia aikuisilla (170) |
FML:n patofysiologia
FML:n lipooman kasvun patofysiologiaa ei tunneta. Yksittäiset lipoomat ihonalaisessa rasvakudoksessa ovat yleisimpiä hyvänlaatuisia kasvaimia ihmisillä, ja ne voivat johtua geneettisistä muutoksista, traumasta, tulehduksesta tai muista syistä. Kuten yllä on kuvattu, useat lipoomat liittyvät yleensä kasvaimen estogeeneihin. FML-potilaat tunnetaan insuliiniherkkinä, joten insuliiniresistentti aineenvaihdunta-aihe FML:lle on epätodennäköinen (171). Lisäksi lipomien läsnäolo itsessään ei aiheuta insuliiniresistenssiä.
Lipoomien kuvantaminen FML:ssä
FML:n lipoomat tunnistetaan palpaation avulla ihoon liittyvinä, rasvan ympäröimiksi tai muihin rakenteisiin, kuten lihaksiin tai kiinteisiin faski-rakenteisiin. Paikallinen kipu voi auttaa löytämään pienempiä lipoomia. Silkkiset tai tiukat vaatteet voivat myös auttaa tunnustuksessa. Sonografinen arviointi on paras edullisin tapa tunnistaa lipoomia palpaation lisäksi, mutta kolmen radiologin keskimääräinen herkkyys jälkikäteen ultraäänitutkimuksissa oli vain 48 % ja keskimääräinen tarkkuus 59 % (172). Magneettikuvausta ilman varjoainetta voidaan käyttää lipoomien löytämiseen (173), mutta pienet lipoomat, kapselittomat lipoomit ja lipomat, joilla on vähäinen fibroosi tai ympäröivä turvotus, ovat edelleen vaikeita tunnistaa. Radiologit pystyivät antamaan oikean diagnoosin lipooman ja liposarkooman välillä 69 %:ssa tapauksista (174). Tietokonetomografiaa (TT) on käytetty lipoomien erottamiseen liposarkoomista (175), mutta niitä tulisi käyttää ultraäänikuvan ja magneettikuvauksen jälkeen liiallisen säteilyaltistuksen välttämiseksi.
FML-potilaan arviointi
FML-potilaiden alkuperäinen tutkimus sisältää suvussa lipoomien ja syövän sekä niihin liittyvien sairauksien, kuten nevuksen tai neuropatian, tutkimuksen. Tutkimus sisältää useiden lipoomien arvioinnin, jotka sijaitsevat yleensä vartalossa, alaselässä, käsivarsissa ja reisissä; harvoin yläselässä tai pohkeissa. Iho tulisi tutkia nevusten ja kirsikkaangioomien varalta, joista jälkimmäinen esiintyy yleisesti monilipomatoosissa (176). Syöpäriskin vuoksi tutkimukseen sisältyy kilpirauhasen ja rintojen tutkiminen kyhmyjen varalta. Refleksit tulisi tarkistaa yhdessä monofilamentti- ja/tai värähtelyarviointien kanssa ääreishermoston neuropatian varalta. Syövän seulontaa sukupuolen ja iän mukaan tulisi suositella, ja asianmukaiset laboratoriotulokset tilata (Taulukko 7). Vaikka FML:llä ei ole lopullista yhteyttä dyslipidemiaan, statiinihoito voi auttaa lipooman koon pienentämisessä (177), joten myös lipidipaneeli on sopiva.
Taulukko 7.
FML-valmistelu
| Sukuhistoria | Lipoomat; syöpä; nevi; keliakia; Neuropatia |
| Sairaushistoria | Lipoomat; syöpä; nevi; keliakia; Neuropatia |
| Fyysinen tutkimus | |
| Lipoomat | Vartalo, kädet, alaselkä, kyljet, vatsa, reisi. Kiinnittynyt ihoon, lihaksiin, muuhun. |
| Iho | Nevi; Kirsikkaangioomat |
| Kilpirauhanen | Kyhmyt |
| Hermosto | refleksit; Ihon aistitutkimus (monofilamentti) |
| Laboratoriotutkimukset | |
| Kilpirauhanen | TSH |
| Verirasvat | Lipidipaneeli; muut perheen historian mukaan |
| Fibriinihyytymä (esiintyy angiolipomassa) | D-dimeeri |
| Ruoka-/gluteeni-intoleranssi | Keliakiapaneeli |
FML:n hoito
FML:n nykyinen hoito sisältää seulonnan siihen liittyvien sairauksien, kuten syövän varalta (taulukko 7) sekä harkitsemisen genetiikan luo kasvaimen suppressorigeenitutkimuksiin tarpeen mukaan. Terveellinen ruokavalio ja liikuntasuunnitelma lihavuuden välttämiseksi tai vähentämiseksi ovat tärkeitä, sillä FML-perheissä lihavuus voi liittyä kipuun (154) ja triathlonistit huomaavat lipooman koon pienenevän intensiivisen harjoittelun aikana. Tapausselostuksessa on osoitettu statiini, että se vähentää lipoomaa (177). Kivuliaat lipoomat tai ne, jotka häiritsevät päivittäisiä toimintoja, voidaan poistaa tarpeen mukaan, mutta nämä toimenpiteet voivat aiheuttaa lukuisia arpia (Kuva 5). Suuria määriä lipoomia voi esiintyä käsivarsissa, lanteissa/kylkissä, pakaroissa ja reisissä. Siksi tämä tila voi olla psykologisesti tuhoisa, eikä vaikeaa FML:ää sairastavat ihmiset pidä sitä hyvänlaatuisena.
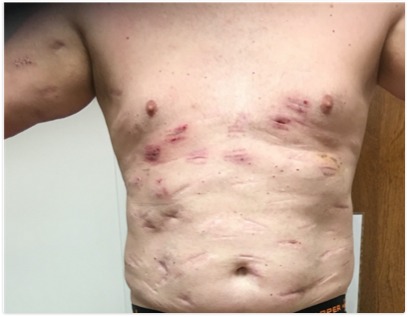
Kuva 5.
Useita arpia lipoomien poiston jälkeen FML:ssä.
Rasvaimu on vaihtoehto lipoomien poistoon FML-potilailla, koska se antaa hyviä tuloksia ihon ulkonäön kannalta, ja saman alueen alueella raportoidaan puuttuvan uusiutumista, kasvua tai kehitystä vähintään 12 kuukauden ajan (178). Kollagenaasi-injektioiden on osoitettu kutistavan tai tuhoavan lipoomia vähäisellä kivulla ja hyvällä kosmeettisella tuloksella julkaistussa tiivistelmässä (179). Samankaltaisia tietoja löytyi pesuaineesta, deoksikolihaposta (180), mutta anekdoottien mukaan tulisi olla varovainen, ettei kudokseen jää liikaa pesuainetta, joka vaatii poistoa. Lisähoitoja, kuten kryoterapiaa, on ehdotettu ja tarkasteltu (181). FML:n lipoomien injektioiden ja muiden hoitojen tehokkuudesta tarvitaan lisää tietoa, sillä ne ovat parempia kuin invasiivisemmat ja arpeuttavammat kirurgiset menetelmät.
Loppupuheenvuoro FML:stä
Familiaalinen multippelilipomatooosi on harvinainen sairaus, jossa esiintyy useita lipoomia ja joka usein liittyy mutaatioihin kasvaimen suppressorigeenissä. Siksi FML:ään tunnistetut henkilöt tulisi arvioida syövän varalta. Rasvaimua tulisi harkita oireisten lipoomien poistamiseksi, ja se on parempi kuin kirurginen poisto, sillä useat poistot jättävät paljon arpia.
ANGIOLIPOMATOOSI
Angiolipomatoosi, joka tunnetaan myös nimellä angiolipooma microthromboticum (OMIM 206550), on harvinainen sairaus, jossa esiintyy useita angiolipoomia ja sidekudosta, ja joka esiintyy yleisesti miehillä ja alkaa yleensä murrosiän jälkeen; Yksi tapaus lapsesta, jolla oli angiolipooma, perheessä, jossa isällä oli myös angiolipomatoosi (182). Angiolipoomia on kuvattu verisuonivirheiksi tai verisuonilipoomiksi, joissa verisuonet täyttävät 10–90 % angiolipoomista. Perinnöllistä angioliopomatoosia sairastavilla perheillä voi esiintyä samassa henkilössä lipoomia ja angiolipoomia. Ihonalaiset angiolipoomat esiintyvät yleensä rungossa ja raajoissa, harvoin päässä, käsissä tai jaloissa (183). Angiolipomat voivat olla riisinjyvän, herneen, marmorin kokoisia tai paljon suurempia, ja ne ovat koskettaa herkkiä ja voivat aiheuttaa voimakasta kipua. Angiolipoomat voivat olla näkyviä tai eivät, ja ne voivat olla käsinkosketeltavia tai ei-käsinkosketeltavia sijainnistaan ja koosta riippuen. Lukuisat tapausraportit kuvaavat epiduraalisia tai ekstraduraalisia selkärangan angiolipoomia, ja harvinaisissa tapauksissa esiintyy paksusuolia (184), keuhkoputkia (185), niveliä (186) ja kiveksen angiolipoomia (187). Angiolipomat tunnetaan kivuliaina, vaikkakaan eivät aina, ja ne tulisi erottaa muista kivuliaista kasvaimista (188). Yksi angiolipomatoosin tapaus raportoitiin kortikosteroidihoidon jälkeen (189).
Angiolipomien löysä sidekudos sisältää rasvasoluja, fibroottista kudosta, fibriiniverisuonia ja syöttösoluja näkyvinä piirteinä (kuva 6). Suuren verisuonten määrän vuoksi angiolipoomat ovat ihon läpi sinertäviä. Mielenkiintoista on, että angiolipoomissa verisuonet voivat kasvaa dermiksestä epidermiksen alueelle, jolloin verisuonet ovat käsinkosketeltavia pieninä koholla olevina alueina iholla (Kuva 7). Iholta voi löytyä runsaasti kapillaarien ”kirsikka”-angioomia, joissa kapillaari kasvaa ja laajenee epideriksen läpi, iholta angiolipoomialueilla (Kuva 8).
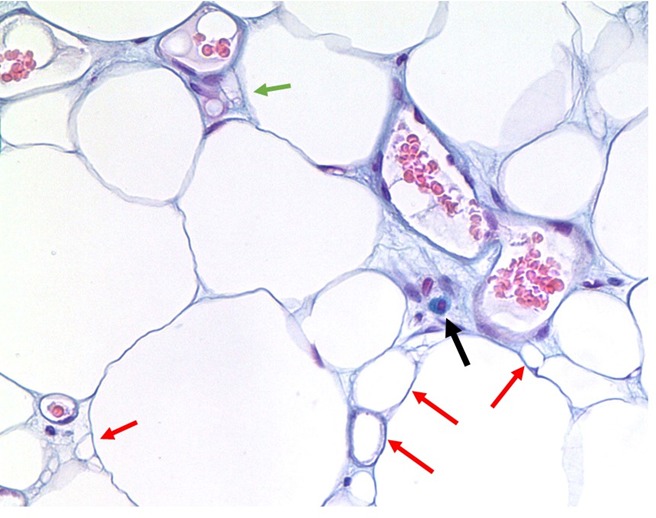
Kuva 6.
Angiolipooma, jossa on syöttösolu, suurentuneet moniverisuonten lumenit ja hajonnut kudos. Musta nuoli viittaa klassiseen paistetun munan ulkonäköön, jossa syöttösolu on värjäytynyt Alcian-sinisellä angiolipoomakudoksessa. Punaiset nuolet osoittavat pieniä rasvasolujäänteitä, jotka ovat todennäköisesti toimimattomia, kuten tumien puuttuminen osoittaa. Verisuonet ovat lukuisia ja suuria sijaintiin nähden. Vihreä nuoli osoittaa kapillaarin jäänteen. Sidekudos näkyy erityisesti syöttösolun ympäristössä sinertävinä säikeinä. Suurennus 100X.
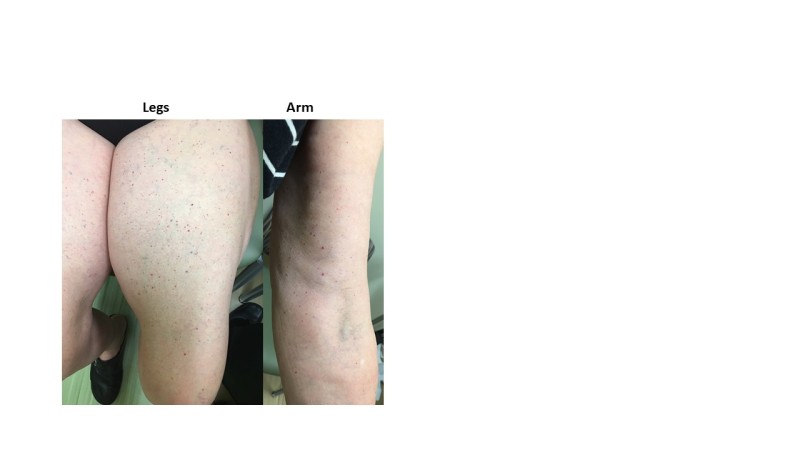
Kuva 7.
Useat kirsikkaangioomat esiintyvät jaloissa ja käsivarsissa angiolipomatoosista kärsivällä naisella.
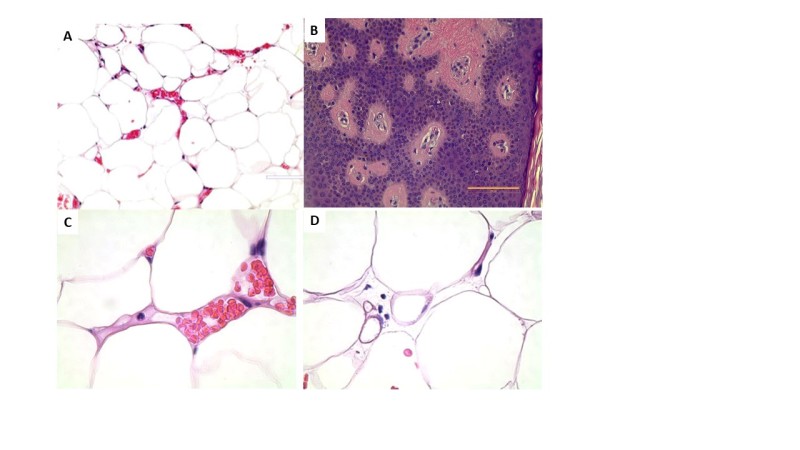
Kuva 8.
Angiolipoomien histologiset piirteet. A. Pieni alue hypervaskulaarisuutta angiolipomassa (40X). B. Angiolipooman verisuonet kasvavat ja kulkevat ihon läpi ja ovat käsinkosketeltavia iholla (40X). C. Tyhjä ja oletettavasti kuollut ja toimintakyvytön verisuoni vasemmalla, joka sisältää eosinofiilia kahden toimivan verisuonen lumenin vieressä, joissa on punasoluja (100X). Mikrotrombit näkyvät vaaleina alueina, erityisesti kuolleen verisuonen oikean puolen ja aktiivisen verisuonen valonen välissä. Kuolleet verisuonet voivat aiheuttaa hypoksiaa ja iskemiaa, jotka aiheuttavat kipua. D. Oikealla toimimaton verisuoni ja pienemmät rasvasolut, joita ympäröi suurentunut välielin (40X).
Angiolipomatoosin yleisyys
Angiolipomatoosin esiintyvyyttä ei tunneta, mutta sitä pidetään harvinaisena sairautena (190,191).
Angiolipomatoosin genetiikka
Angiolipomatoosi esiintyy useimmiten satunnaisesti, mutta perheen historia voidaan tunnistaa vähemmistössä tapauksista autosomaaliseksi dominantiksi (192) tai autosomaaliseksi resessiiviseksi (193,194). Angiolipomatoosille ei ole toistaiseksi tunnistettuja geenejä.
Angiolipomatoosin patofysiologia
Angiolipoomat johtuvat todennäköisesti faskiasta ja voivat siksi olla myös kivuliaita, koska faskia on voimakkaasti hermotettu, ja tulehtuneena se on todennäköinen kivun lähde (195). Tulehtuneella faskialla on vahva angiogeneesi (196) ja se voi olla tärkeä angiolipoomien alkuvaiheen kehityksessä, sillä faskian asukkaat mesenkymaalisolut voivat kehittyä adiposyytteiksi (197). Ajatellaan, että mikrotrombit angiolipoomissa johtavat verisuonten, adiposyyttien ja muiden adipofaskian osien nekroosiin. Muita kipua koskevia hypoteeseja ovat hermovauriot rajoittuneesta verenkierron vuoksi ja fibroottisen kudoksen sitoutuminen.
Ihonalaiset angiolipoomat oletetaan synnynnäisiksi, joissa murrosikäiset hormonit voivat aiheuttaa aikuisten rasvaperäisten stromaalisten adipogeenisten esiasteiden erilaistumisen, jotka sijaitsevat adipofaskiassa; Nämä esiasteet kehittyvät adiposyyteiksi läheisessä yhteydessä verisuonten kanssa (197). Verisuonten proliferaatio ajatellaan tapahtuvan toistuvan faskian trauman jälkeen, mikä johtaa angiolipooman kehittymiseen. Kuitenkin herää kysymys, voivatko angiolipomat muuttua itsenäisiksi syöpänä. Kaksi kolmesta angiolipoomatapauksesta yhdessä julkaisussa viittaa neoplastiseen luonteeseen näiden kasvainten osalta, jotka johtuvat kromosomi 13:n osien deleetiosta, alueesta, joka sisältää retinoblastoomageenin, kasvaimen suppressorigeenin (198). Angiolipomien neoplastinen luonne tulisi ottaa huomioon henkilöillä, joilla on merkittävä määrä angiolipoomia ja antineoplastisia hoitoja, kun muut konservatiiviset hoidot epäonnistuvat.
Angiolipomatoosin kuvantaminen
Angiolipomien tunnistaminen kudoksissa Ga-PSMA PET/CT:llä (199), magneettikuvauksella (200) ja ultraäänellä (201) mahdollistaa kirurgien tunnistaa poistettavat pinnalliset ja syvemmät angiolipoomat.
Angiolipomatoosin hoito
Kirurginen
Ainoa tähän mennessä varma angiolipooman hoito on yksilöllinen poisto tai rasvaimu (202). Angiolipoomat poistetaan tyypillisesti, jos ne ovat kivuliaita tai rajoittavat liikettä. Kirurginen hätätilanne voi tapahtua angiolipoomien verenvuodon estämiseksi, sillä ne voivat puristaa selkäydintä (203,204). Angiolipomien DNA:n karyotyypit tulisi arvioida, jotta voidaan määrittää niiden neoplastinen luonne, jotta potilas voidaan valmistaa monivaiheisiin resektioihin elämän aikana (198).
Huoli lipoomin poistossa on, että tulehdus on usein poistoprosessin seuraus. Koska faskialla on tärkeä rooli angiolipoomien patofysiologiassa, kirurgisin menetelmin on todettu aiheuttavan kipukriisin faskiassa kirurgisin menetelmin. Angiolipooman poistoa on siksi harkittava huolellisesti, ja manuaalisia tai IAST-hoitoja faskialle tulisi harkita jokaisen leikkauksen jälkeen toipumisen nopeuttamiseksi ja kivun vähentämiseksi.
Kivunhallinta
Kudoksen nekroosi angiolipoomissa ja faskian tulehdus kaikkine hermopäätteineen voivat aiheuttaa voimakasta kipua angiolipomatoosista kärsivillä. Saksan tapausselostuksessa asetyylisalisyylihapon, diklofenakin, ketotifeenin, ranitidiinin, tramadolin tai tilidiinin systeeminen yhdessä naloksonin kanssa ei tarjonnut riittävää kivunlievitystä. Sen sijaan masennuslääke doksepiini, jolla on myös antihistaminergisiä vaikutuksia syöttösoluvälittäjien vapautumisen säätelyyn, osoitti hyvää terapeuttista tehokkuutta angiolipoomien aiheuttamaan kipuun (205). Riippuen angiolipomojen syöttösolukuormasta ja niiden systeemisistä vaikutuksista, kuten punoitus, kutina, pahoinvointi, ripuli, angioödeema, kipu ja monista muista merkeistä ja oireista (206,207), angiolipomatoosia sairastavilla voidaan katsoa syöttösolusairaudeksi tai syöttösoluaktivaatiosairaudeksi. Hoidot syöttösolujen taakan vähentämiseksi angiolipoomissa, kuten histamiini 1- ja/tai histamiini-2-reseptorin salpaajat, montelukast, ei-steroidiset tulehduskipulääkkeet, antihistaminergiset bioflavonoidit kuten kversetiini tai pyknogenoli, amfetamiinit sekä mahdollisesti vahvemmat immunosuppressantit, joita on käytetty mastosytoosiin, kuten sunitinibi (208), tai syöttösolujen aktivaatiooireyhtymä kuten tofasitinib (209) tai imatinib (210) voi auttaa kipua ja angiolipoomien kasvua. Ei-neoplastinen hoito syöttösolujen aktivaatiosairaudessa tulisi harkita ennen antineoplastisten lääkkeiden käyttöä, joita on kuvattu laajasti (211). Angiolipomatoosia sairastavilla potilailla voi olla heikko elämänlaatu äärimmäisen kivun ja väsymyksen vuoksi ja harkita itsemurhaa. Näillä henkilöillä antineoplastisten aineiden käyttöä tulisi harkita varhaisessa vaiheessa.
Monet angiolipomatoosia sairastavat tarvitsevat opioidikipujen hallintaa ja heidän tulisi olla kivunhallinnan asiantuntijoiden hoidossa. Valitettavasti opioidit voivat aktivoida syöttösoluja, jotka vaativat syöttösolujen merkkien ja oireiden samanaikaista hoitoa (212). Opioidien käyttöä ei tulisi pidättää kipukriisin aikana, ja itse asiassa niitä saattaa tarvita ennen kuin kipukriisin jälkeen lopetetaan.
Loppuhuomautukset angiolipomatoosista
Angiolipoomaa sairastavilla on voimakasta kipua, joka voi olla suhteettoman suurta yksilön ulkonäköön nähden. Syöttösolujen stabiloijilla, kipulääkkeillä ja kirurgisilla angiolipoomilla hoidot ovat kaikki tärkeitä hoidossa. Tämän harvinaisen sairauden osalta tarvitaan lisää tutkimusta, jotta angiolipoomaa sairastavat voivat elää täyttä ja aktiivista elämää.
DERCUM-TAUTI
Dercum-tauti (DD; OMIM 103200) on termi, jota käytetään kuvaamaan erittäin kivuliasta adipofaskiaalista kudosta, joka on vastustuskykyinen ruokavalion ja liikunnan aiheuttamalle menetykselle ja reagoi huonosti kipulääkkeisiin. Muita nimiä ovat adiposis dolorosa (termi, jota käytetään myös lipedemaa sairastavista naisista) ja Morbus Dercum. Vaikka Dercum-tauti määritellään kivuliaiksi rasvakasvaimiksi, joita täydentää muita kroonisen paranemiskierron oireita (25) (213), kirjallisuudessa on edelleen paljon epäselvyyttä siitä, mitä Dercum-tauti tarkalleen ottaen on. Eräässä katsausartikkelissa todettiin, että Dercum-tautia sairastavilla on lihavuutta ja kroonista kipua (214), mikä voidaan helposti sekoittaa ihmisiin, joilla on lihavuutta ja kroonista kipua monista syistä, mukaan lukien fibromyalgia. Vanha Dercum-taudin luokitus ja uusi luokitus ovat edelleen riittämättömiä erottamaan päällekkäiset sairaudet, jotka yhdistetään Dercum-taudiksi (65,215,216), koska ne kuvaavat vain fenotyyppiä, eivät historiaa (Taulukko 8).
Taulukko 8.
Vanhentuneiden dercum-tautien luokittelun vertailu.
| Vanhempi luokittelu | Aiemmat viimeaikaiset luokitukset |
| Tyyppi I: Diffuusiotyyppi. Laajalle levinnyt kivuliaiden lipoomien esiintyminen hajanaisesti | Diffuusi Type. Diffuusisti kivulias rasvakudos, joka voi ilmetä kivuliaina rasvapoimuina, joissa on rasvakyhmyjä, jotka tuntuvat helmiltä imusolmukkeiden ympärillä. Se muistuttaa enimmäkseen lipedeemaa, mutta ulottuu tai alkaa rungosta, mikä erottaa sen lipedeemasta |
| Tyyppi II: Yleistetty nodulaarinen | Nodulaarinen tyyppi. Voimakas kipu rypälemäisten ryhmittyneiden lipoomien ympärillä, joiden koko vaihtelee, yleisimmin käsivarsissa, jaloissa, alaselässä tai rintakehässä; Voi sisältää angiolipoomia. Eniten muistuttaa familiaalista multippelilipomatoosia |
| Tyyppi III. Lokalisoitu nodulaarinen | Nodulaarinen tyyppi. Voimakas kipu rypälemäisten ryhmittyneiden lipoomien ympärillä, joiden koko vaihtelee määritellyillä alueilla; voi sisältää angiolipoomia |
| Tyyppi IV: Juxta-nivelet | NA |
| NA | Sekatyyppi: Diffuusin ja nodulaarisen yhdistelmä |
Parempi kivuliaan adipofaskian luokittelu tarkastelee taudin historiaa (Taulukko 9). Esimerkiksi naiset, joilla on lipedemaa ja jotka tulevat lihaviksi ja/tai kehittyvät imusolmukkeiden turvotukseen, voivat aineenvaihdunnallisesti muuttua myrkyllisiksi tai sairastua, mikä johtaa kivuliaiden kasvainten kasvuun rasvakudoksessa. Näiden kasvamien etiologia johtuu todennäköisesti tulehduksesta, jonka tiedetään hidastavan imusuonen pumppausta jättäen ECM:ään enemmän esiimusuonen nestettä ja aiheuttaen adipogeneesiä, sillä imusuusumu (jopa esiimusumuke) saa rasvan kasvamaan. Naiset, joilla on lipedema, lihavuus ja kivuliaat rasvakasvaimet, ovat hallinneet joitakin Dercum-tautia koskevissa tutkimuksissa, minkä vuoksi kirjoittajat ovat kuvanneet Dercum-tautia sairastavia naisia lihavuuden ja kroonisen kivun omaaviksi (214). Lipedeemaa ja metabolista oireyhtymää sairastavilla naisilla kehittyvät massat ovat samankaltaisia kuin vatsassa kehittyvät ihmisillä, joilla on lihavuus, mutta joilla ei ole lipedeemaa. Nämä arkat kasvaimet paranevat painonpudotuksen myötä ja niitä on kutsuttu Anderin taudiksi tai adiposis tuberosa simplexiksi (217). Hyvä anamneesi naiselta, jolla on lipedeema, ja nimitys Dercum-tauti voi paljastaa lipedeeman kehittymisen varhaisessa vaiheessa elämässä ja lisäpainonnousun myöhemmin elämässä arkojen kasvainten kehittyessä, mikä mahdollistaa hoidon keskittymisen lipedeemaan ja lihavuuteen Dercum-taudin sijaan.
Taulukko 9.
Kivuliaan adipofaskian tilat, jotka on nimetty dercum-sairaudeksi
| Tyypit | Kommentit |
| Lihavuuteen liittyvä | Kivuttomat lipoomat paranevat painonpudotuksella (Anderin tauti) |
| Lipedeema lihavuuden ja/tai imusolmukkeiden turvottelun yhteydessä | Kivuliaat lipoomat paranevat painonpudotuksen myötä; Lipedeema-rasvakudoksen jäänteet |
| Familiaalinen multippelilipomatoosi (FML) lihavuuden kanssa | Lipoomat voivat pienentyä ja kipu väheneä painonpudotuksessa |
| Angiolipoomat lihavuuden kanssa tai ilman | Painonpudotus ei vaikuta angiolipoomeihin, mutta on tärkeää tulehduksen vähentämiseksi |
| Lokalisoitu trauman vuoksi (218) | Useita lipoomia trauman alueella, ei vain yksi lipooma; todennäköisesti faskian vamman vuoksi, kuten angiolipoomilla |
| Myrkyllinen/tarttuva; Läsnä imusolmukkeiden ympärillä tai diffuusi, lihavuuden kanssa tai ilman. | Todennäköisesti paranemiskierron häiriö, infektio, metylaatiopuutoksenne, korkea oksalaatin tai muun myrkkyylikuormituksen vuoksi. |
Dercum-taudin oireita ja merkkejä ovat krooninen kipu, väsymys, aivosumu, unettomuus, sydämen rytmihäiriö useimmiten takykardia (sydämentykytys), ruoansulatuskanavan vaiva, joka muistuttaa ärtyvän suolen oireyhtymää, lihasheikkous, lihasten tärinä tai nykiminen (myoklonus), nivelkivut, insuliiniresistenssi ja diabetes, kilpirauhasen vajaatoiminta sekä muut autoimmuunisairaudet (219). Dercum-taudin oireiden on ehdotettu kuuluvan fibromyalgian kirjoon (220).
Tohtori Dercumin ensimmäinen potilas oli nainen, jolla oli lihavuutta ja rasvaa, joka oli samanlainen kuin nainen, jolla oli vaiheen 3 lipeturmaa (221). Tohtori Dercum ja hänen lääkärinerikoistumisensa kuvasivat nopeita muutoksia rasvakudoksen muodossa ja koossa reaaliajassa, mikä viittaa turvotukseen tai nesteen siirtymiin. Siksi imusuoniston osallisuus on todennäköistä Dercum-tautiin. Epäsäännöllisiä ja paksuuntuneita imusuonia on kuvattu Dercum-taudissa, mikä viittaa siihen, että muuttunut imusuonisto voi vaikuttaa adipofaskiaalisen kudoksen muutoksiin, jotka löytyvät tunnustuksella (222). Kun Dercum-tautia sairastavat kuvataan tarkemmin fenotyypin mukaan, on paremmat mahdollisuudet löytää geeni tai biomarkkerit.
Dercum-taudin esiintyvyys
Monet lipedeemaa sairastavat naiset on virheellisesti luokiteltu Dercum-tautia sairastavaksi, vaikka todellisuudessa heillä on lipedema ja metabolinen oireyhtymä, mikä tekee Dercum-taudin esiintyvyysarvion 1/1000 Ruotsissa liian korkeaksi (223). Muita Dercum-taudin esiintyvyystutkimuksia ei ole, vaikka angiolipomatoosi tyyppi on harvinainen ja lihavuuteen tai lipedeemaan liittyvät tyypit ovat todennäköisesti yleisiä, mutta näitä henkilöitä on parempi kuvata heidän sairaustensa perusteella: angiolipooma, lihavuus tai lipedeema, joilla on aineenvaihduntasairauksia, kuin niputtaisiin kaikki Dercum-taudiksi pelkän kivun vuoksi kudoksissa.
Dercum-taudin genetiikka
Dercum-taudille ei tällä hetkellä ole tunnettuja geenejä. Jos angiolipoomia, FML:ää ja lipedeemaa sairastavat henkilöt otetaan mukaan saman Dercum-taudin alle, on hyvin vaikeaa löytää näille sairauksille tärkeitä geenejä populaatioiden tutkimisessa. Geenien tutkiminen tietyille perheille voi olla hyödyllisempää geenimutaatioiden löytämisessä, joita voidaan arvioida kivuliasta adipofaskiaa sairastavilla henkilöillä.
Yhdessä perheessä, jolla oli perheessä multiplikaalilipomatoosi, havaittiin jäseniä, joilla lipoomien kipu kehittyi, mikä vastaa Dercum-tautia (adiposis dolorosa). Vaikka monilla FML:ää ja kipua sairastavilla perheenjäsenillä oli myös lihavuutta, kaikki eivät olleet. Siksi kirjoittajat päättelivät, että ”adiposis dolorosa saattaa itse asiassa olla perheen monien lipoomien ilmentymä” (154). On kuitenkin epäselvää, miksi jotkut ihmiset sairastuvat kipuun, kun taas jotkut eivät ole FML-perheessä. Faskia voi tulehtua monista syistä, kuten leikkauksesta, traumasta, infektiosta, myrkyistä tai lääkkeistä sekä lihavuuden kehittymisestä. FML-potilaiden lipoomat ovat usein yhteydessä sidekudoksen hännän kautta kehon kiinteisiin faskialisiin rakenteisiin, ja faskia on preadiposyyttien lähde (Kuva 9). Voi olla, että FML:n lipomat ovat faskiaalisen sairauden merkki ja kipu lipomien ympärillä riippuu tulehduksen määrästä ja laajuudesta. Muut geenit voivat muuttaa alttiutta pitkittyneelle tulehdukselle, mukaan lukien ne, joita ei ole vielä tunnistettu fibromyalgiassa (224).
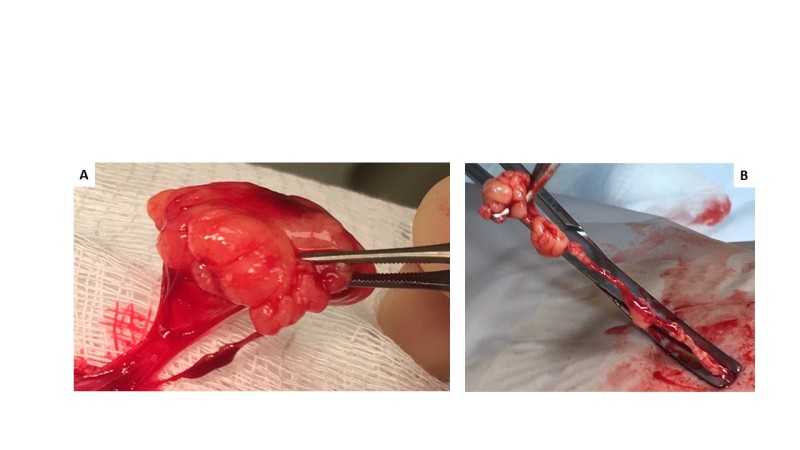
Kuva 9.
Lipoomat, joissa on faskiaalinen komponentti. A. Lipooma, jossa on selvä sidekudoksen häntä. Faskian poistaminen on tärkeää lipooman ohella vähentämään lisäkasvua poistoalueella. B. Pitkä sidekudospala, joka kutoutuu useiden lipomien välissä resektoinnin aikana.
Dercum-taudin patofysiologia
Dercum-taudin patofysiologia täytyy määrittää tyypin mukaan, mitä harvat artikkelit ovat tehneet näin tarkasti. Useimmiten naisilla, joilla on lipedeematyyppinen Dercum-tauti, aine P oli matalampi selkäydinnesteessä verrattuna kontrolliin (225), mikä vahvistaa, että voimakas kipukomponentti esiintyy, kun lipedeemaa sairastavilla naisilla kehittyy lihavuus ja aineenvaihduntaoireyhtymä. Toisessa tutkimuksessa interleukiini-6-tasot olivat kohonneet rasvassa Dercum-tautia sairastavilla naisilla verrattuna naisiin, joilla ei ollut lipeödeemiä, mikä tuki Dercum-tautia tulehduksellisen sairautena (226). Painon vakauttaminen ja mahdollisuuksien mukaan painonpudotus lihavilla potilailla tulisi olla painopisteenä naisille, joilla on kehittynyt aineenvaihduntasairaus, sekä lipedeeman hoidon lisäksi.
Dercum-taudin juxta-niveltautityyppi, jossa adipofaskiaalisen kudoksen kyhmyjä on nivelten ympärillä, on yhdistetty nivelreumaan (227). Imusolmukkeita on monien nivelten ympärillä, mukaan lukien kyynärpää (kyynärolmukkeet), polvet (popliteaaliset solmukohdat) ja lonkat (reisiluun solmukohdat), ja näiltä alueilta on löydetty adipofaciaalisia kyhmyjä. Juxta-nivelten Dercum-taudin tapaukset viittaavat siihen, että nivelten ympärillä oleva adipofaskian tulehdus voi vähentää imusuonen pumppausta näillä alueilla, mikä johtaa nesteen kertymiseen välielimistöön, mikä johtaa faskian tiheähtämiseen ja lopulta fibroosiin rasvalohkojen ympärillä, tehden niistä käsinkosketeltavia kyhmyinä. Nämä kyhmyt ovat arka faskian ja hermojen tulehduksen vuoksi. Esimerkiksi nivelreumaa sairastanut nainen sai hoitoa tosilitsumabilla, humanisoidulla monoklonaalisella vasta-aineella luokan IgG1 ja kohdistui interleukiini-6-reseptoreihin, ja hänelle kehittyi kivuliaita rasvakasvaimia polviin, jotka on dokumentoitu magneettikuvauksessa (228). Samankaltainen patofysiologia olisi todennäköinen trauman aiheuttamalle Dercum-taudille.
Familiaalinen moni lipomatoos ja angiolipooma on aiemmin käsitelty, mukaan lukien syy kivun kehittymiseen angiolipomoissa. Ei ole selvää, miksi FML:ää sairastavalle henkilölle kehittyisi yhtäkkiä kipu lipoomien ympärille, jotka oikeuttavat Dercum-taudin (FML-tyyppinen kipu) diagnoosiin. FML-potilaan kehossa esiintyvä tulehdus, kuten lihavuus, trauma, yliliikkuva nivelkirjon häiriöt, nivelriko ja muut tulehdustilat, jotka sisältävät faskian tulehdusprosessissa, selittää todennäköisesti kivun kehittymisen FML:ssä. Fascian tulehduksen poistaminen voi vähentää kipua ja palauttaa diagnoosin pelkästään FML:ään.
Yksi teoria Dercum-taudin alkuperästä perustuu Robert Naviaux’n työhön, jossa tulehduksen paraneminen epäonnistuu (213). Naviaux’n mukaan normaali paranemiskierto sisältää normaalin valveillaolon, palauttavan unen, kuntoilun ja terveellisen ikääntymisen. Solun ”vaaravaste” on evolutiivisesti säilynyt solujen aineenvaihduntavastaus, joka aktivoituu, kun solu kohtaa uhan, joka voi vahingoittaa tai tappaa sen, ja esimerkkejä tästä voi olla mikrobi-, kemiallisia, fysikaalisia tai psykologisia oireita. Krooninen sairaus syntyy, kun solut eivät parane tai hallitse tulehdusta, ja syntyy myrkyllinen toistuva kierre keskeneräisestä toipumisesta ja uudelleenvammastamisesta. Krooniset kipuhäiriöt on Naviauxin mukaan määritelty parantavaksi häiriöksi, ja kirjoittajan mielestä monet Dercum-tautia sairastavat kuuluvat tähän kategoriaan.
Dercum-taudin kuvantaminen
Edullisin tapa dokumentoida lipoomia adipofaskiassa Dercum-tautia sairastavilla henkilöillä on ultraääni. Ultraäänihavaintoihin kuuluu lipooman hyperekogeenisuus (suurempi tiheys), mikä viittaa fibroottiseen kudokseen eikä lisääntyneeseen Doppler-signaaliin (minimaalinen verenvirtaus) (229).
Dercum-tautia sairastavien kudosten magneettikuvaus on löytänyt imusuonturvotusta naisella ja useita lipoomia miehellä (230). Nodulaarisia lipoomia on myös havaittu magneettikuvauksessa Dercum-tautia sairastavilla henkilöillä (229). Lipoomat olivat useita pitkulaisia ja rasvaisia leesioita pinnallisessa ihonalaisessa rasvakudoksessa, pääosin <2 cm pitkän akselin halkaisijaltaan. Havaittiin myös nodulaarinen (”poskipunan kaltainen”) nestemäinen signaali ilman kontrastia. Richard Semelkan, MD:n mukaan gadoliniumvarjoa ei tule käyttää Dercum-tautia sairastavilla henkilöillä, ellei se ole ehdottoman välttämätöntä gadoliniumin talletustaudin kehittymisen riskin välttämiseksi (231,232). MRI-kuvat osoittavat vaihtelua Dercum-tautia sairastavien kudoksessa, lymfedeemasta erillisiin lipoomiin, ja havainnollistavat erilaisia fenotyyppejä Dercum-taudin nimellä. Tähän mennessä ei ole vahvistettuja yhteyksiä useiden lipoomien, kuten FML:n tai trauman aiheuttaman Dercum-taudin, ja lymfaödeeman kehittymisen välillä.
Dercum-tautiin liittyvät tilat
Dercum-tauti on yhdistetty moniin tiloihin, kuten unirytmin häiriintyneeseen, päänsärkyihin, kognitiivisiin vaikeuksiin, takykardiaan, hengenahdistukseen ja ruoansulatuskanavan oireisiin (219). Monet näistä oireista vastaavat syöttösolujen aktivaatiosairautta (MCAD). Tästä syystä MCAD katsotaan Dercum-taudin liittyväksi tilaksi. Diabetes on yleistä Dercum-taudissa (25 219) ja sydän- ja verisuonitauteja tulisi arvioida ja hoitaa kaikilla Dercum-tautia sairastavilla henkilöillä, erityisesti jos veren tulehdusmerkit ovat korkeita, kuten C-reaktiivinen proteiini. Dercum-tautia sairastavalla naisella oli käsivarressa toimimaton arteriolaarinen laskimorefleksi, mikä viittaa verisuoni- tai hermoongelmaan Dercum-taudissa (233). Toinen tapaus naisesta, jolla oli FML-tyyppisiä kivuliaita lipoomia, kuvattiin huimausta ja vasemman puolen aistimotorinen vajaus, joka viittasi verisuonten alkuperään (234). Anekdoottisesti joillakin kirjoittajan Dercum-tautia sairastavilla potilailla on myös posturaalinen ortostaattinen takykardiaoireyhtymä (POTS). Fibromyalgia on usein rinnakkaisdiagnoosi Dercum-tautia sairastavilla henkilöillä, samoin kuin muut kipuoireyhtymät, kuten migreeni (25).
Monet Dercum-tautia sairastavat ovat huolissaan siitä, että kivuliaat lipoomat voivat levitä koko kehoon kuten syöpä. Kerran Dercum-tautia sairastavan naisen lipooma kohdussa on kirjailijalle tiedossa, ja kahdella Dercum-tautia sairastavalla naisella oli invasiiviset kalkaneaaliset lipoomat, jotka leikattiin. Muita lipoomia Dercum-tautia sairastavilla henkilöillä on tunnistettu ruoansulatuskanavan järjestelmässä, mutta ne täytyy varmistaa. Interatriumin väliseinän lipomaattinen hypertrofia havaittiin yhdellä Dercum-tautia sairastavalta henkilöllä (235), mutta tämän tyyppinen rasva voi myös liittyä lihavuuteen (236). Muutamissa Dercum-tautitapauksissa havaittiin muuttuneita imusuonikkeitä (222). Yhdellä perheellä oli Dercum-tauti, jossa oli dysartria, näköseurantahäiriö ja etenevä dystonia (237).
Yleinen turvotus, tunne ”raskaudesta” kudoksissa, lisääntynyt kipu yhdessä raajassa tai kipu raajoissa viittaavat kaikki siihen, että imusuoniston toimintahäiriö saattaa olla läsnä, ja sitä voidaan arvioida lymfangiosintigrafialla, jota tehdään useimmissa ydinlääketieteen osastoilla, tai lähiinfrapuna-imusumuvantamisella indocyaniini greenillä, joka ei ole vielä kliinisesti saatavilla. Muuttuneen imusuonikon toiminnan löytäminen voi muuttaa kliinistä hoitoa ohjaamalla ammattilaisia määräämään manuaalista imusuoniston tyhjennyshoitoa ja kompressiovaatteita imusuoniston virtauksen hillitsemiseksi ja tukemiseksi.
Dercum-taudin hoito
Terveellisen painon ylläpitämiseksi tai ylimääräisen adipofaskiaalisen kudoksen pudottamiseksi Dercum-tautia sairastavia tulisi kannustaa syömään terveellistä ruokavaliota, kuten Välimeren, DASH:n, vähän prosessoitua sokeria, kasvipohjaisia, vähätulehduksellisia ruokia tai vähähistamiinipitoisia ruokia, jos syöttösolujen aktivaatiotauti on läsnä tai epäilty; Heidän tulisi myös osallistua asteittaiseen liikuntaohjelmaan.Dercum-taudin kuvantaminen
Edullisin tapa dokumentoida lipoomia adipofaskiassa Dercum-tautia sairastavilla henkilöillä on ultraääni. Ultraäänihavaintoihin kuuluu lipooman hyperekogeenisuus (suurempi tiheys), mikä viittaa fibroottiseen kudokseen eikä lisääntyneeseen Doppler-signaaliin (minimaalinen verenvirtaus) (229).
Monet Dercum-tautia sairastavat ovat huolissaan siitä, että kivuliaat lipoomat voivat levitä koko kehoon kuten syöpä. Kerran Dercum-tautia sairastavan naisen lipooma kohdussa on kirjailijalle tiedossa, ja kahdella Dercum-tautia sairastavalla naisella oli invasiiviset kalkaneaaliset lipoomat, jotka leikattiin. Muita lipoomia Dercum-tautia sairastavilla henkilöillä on tunnistettu ruoansulatuskanavan järjestelmässä, mutta ne täytyy varmistaa. Interatriumin väliseinän lipomaattinen hypertrofia havaittiin yhdellä Dercum-tautia sairastavalta henkilöllä (235), mutta tämän tyyppinen rasva voi myös liittyä lihavuuteen (236). Muutamissa Dercum-tautitapauksissa havaittiin muuttuneita imusuonikkeitä (222). Yhdellä perheellä oli Dercum-tauti, jossa oli dysartria, näköseurantahäiriö ja etenevä dystonia (237).
Yleinen turvotus, tunne ”raskaudesta” kudoksissa, lisääntynyt kipu yhdessä raajassa tai kipu raajoissa viittaavat kaikki siihen, että imusuoniston toimintahäiriö saattaa olla läsnä, ja sitä voidaan arvioida lymfangiosintigrafialla, jota tehdään useimmissa ydinlääketieteen osastoilla, tai lähiinfrapuna-imusumuvantamisella indocyaniini greenillä, joka ei ole vielä kliinisesti saatavilla. Muuttuneen imusuonikon toiminnan löytäminen voi muuttaa kliinistä hoitoa ohjaamalla ammattilaisia määräämään manuaalista imusuoniston tyhjennyshoitoa ja kompressiovaatteita imusuoniston virtauksen hillitsemiseksi ja tukemiseksi.
Dercum-taudin hoito
Terveellisen painon ylläpitämiseksi tai ylimääräisen adipofaskiaalisen kudoksen pudottamiseksi Dercum-tautia sairastavia tulisi kannustaa syömään terveellistä ruokavaliota, kuten Välimeren, DASH:n, vähän prosessoitua sokeria, kasvipohjaisia, vähätulehduksellisia ruokia tai vähähistamiinipitoisia ruokia, jos syöttösolujen aktivaatiotauti on läsnä tai epäilty; Heidän tulisi myös osallistua asteittaiseen liikuntaohjelmaan.
Dercum-taudin kivunhoito
Dercum-tautia sairastavilla yleisiä merkkejä ja oireita, mukaan lukien kipu. tulisi hoitaa oireiden mukaan (Taulukko 10). Opioideja käytetään usein kivunhoitoon Dercum-tautiin, mutta annokset voivat kasvaa ajan myötä, joten lisävaihtoehtoisten hoitomuotojen löytämiseksi tulisi olla varovainen.
Taulukko 10.
Lääkkeet, joita käytetään kivun ja muiden oireiden hoitoon dercum-tautia sairastavilla henkilöillä
| Lääkitys | Kommentit |
| Deoksikolihappo (238) | Deoksikolihapon injektio vähensi kipua ja lipoomien kokoa miehellä, jolla on FML-tyyppinen Dercum-tauti |
| Doxepin (205) | Sillä on antihistaminergistä vaikutusta, joten se on hyödyllistä kipuun, masennukseen ja syöttösolujen aktivaatiosairauksiin |
| Suonensisäinen lidokaiini (239) | Ketamiinia käytetään usein lidokaiinin lisäksi tai sen sijaan, jos se ei ole tehokasta. |
| Paikalliset lidokaiinit (240) | Usein yhdistettynä muihin paikallisiin lääkkeisiin, kuten EMLA:han (241) |
| Metformiini (242) | Hyödyllinen aineenvaihduntasairauksissa ja silloin, kun tulehdusmerkkiaineet ovat korkealla |
| Mexiletiini ja amitriptyliini (243) | Mexilitiini on kuvattu suun kautta otettavaksi lidokaiiniksi, joka tarjoaa vaihtoehdon opioideille |
| Matala-annoksinen naltreksoni (244) | Tehokas fibromyalgian kivun hoidossa, joka esiintyy usein Dercum-taudissa |
| Pregabalin (245) | Gabapentiinin on myös osoitettu vähentävän kipua (246), mutta voi lisätä turvotusta |
| Sympatomimeettiset amiinit (137) | Fentermiini, dekstroamfetamiini, amfetamiini; sympatomimeettiset amiinit ratkaisivat lipoomia ja maksarasvaa kahdessa Dercum-taudin tapauksessa. |
Lääkkeetön hoito dercum-tautiin
Dercum-tautia sairastaville tulisi tarjota manuaalisia tai IAST-hoitoja tai allas/vesihoitoa kivun vähentämiseksi, liikkuvuuden parantamiseksi ja taudin etenemisen hidastamiseksi. Manuaalinen imusolmukkeiden poisto yhdistettynä pregabaliiniin paransi painoa ja kipua Dercum-tautia sairastavalla naisella (245). On myös raportoitu, että faskia parani, kipu väheni ja rasvaa menetettiin, kun lipeturmaa ja dercum-tautia sairastavat naiset saivat syväkudoshoitoa (86 126).
Rasvaimua on käytetty Dercum-taudin hoitoon (247), vähentäen kipua yhdellä pisteellä visuaalisella analogiasteikolla (248) ja parantaen insuliiniherkkyyttä (249). Lipoomia poistavilla kirurgeilla tulee olla kokemusta fibroottisen kudoksen poistamisesta, ja manuaalisia tai IAST-hoitoja tulisi tehdä ennen ja jälkeen minkä tahansa leikkauksen, jotta tulehdustaso pysyy minimissä.
Transkutaaninen taajuinen rytminen sähköinen modulaatiojärjestelmä (FREMS) vähensi kipua ja lipoomien kokoa yhdessä Dercum-taudin tapauksessa (250). Hypobaarisen ilman kierrättäminen noin kymmenen Dercum-tautia sairastavan henkilön ympärillä paransi kipua ja henkistä elämänlaatua viiden hoitopäivän jälkeen (251). Ilman kierrättäminen kehon ympäri peräkkäisellä pneumaattisella kompressiopumppuhoidolla on myös hyödyllistä Dercum-tautia sairastaville imusuoniston toimintahäiriön vuoksi (222,229).
Loppupuheenvuoro dercum-taudista
Dercum-tautia sairastavilla on kivuliaita lipoomia ja muita paranevan häiriön merkkejä ja oireita. Eri Dercum-taudin tyypit täytyy erottaa ennen kuin mitään geeniä tai biomarkkeria voidaan löytää. Dercum-taudin kipu ja siihen liittyvät oireet tulisi hoitaa elämänlaadun parantamiseksi. Dercum-tautia sairastavat voivat olla suuressa riskissä saada sydän- ja verisuonitauteja, ja sydän- ja verisuoniriskitekijöitä tulisi seurata ja hoitaa tarvittaessa.
MONINKERTAINEN SYMMETRINEN LIPOMATOOOSI
Moninkertainen symmetrinen lipomatooosi (MSL; OMIM#151800), joka tunnetaan myös nimillä Madelungin tauti, Launois-Bensauden oireyhtymä, kefalotorakaalinen lipodystrofia ja hyvänlaatuinen symmetrinen lipomatoosi, on harvinainen sairaus, jonka Brodie kuvasi ensimmäisen kerran vuonna 1846. Tämä sairaus ei selvästi ole hyvänluonteinen. Madelung raportoi tietoja 33 tapauksesta, mutta klassinen kuvaus sairaudesta on liitetty Launoisiin ja Bensaudeen, jotka julkaisivat yksityiskohtaisen kuvauksen 65 tapauksesta vuonna 1898. MSL:ää käsittelevää kirjallisuutta hallitsi aluksi alkoholismia sairastavien miesten tutkimus; kuitenkin myös alkoholia käyttämättömät ihmiset (252), naiset ja lapset kärsivät (253).
MSL:n eri tyyppejä kuvataan aluksi kahdessa eri ryhmässä ja ne luokiteltiin uudelleen vuonna 2018 saksalaisen 45 potilaan kohortin perusteella (Taulukko 11 ja kuva 10) (91).
Taulukko 11.
Monisymmetrisen lipomatoosin tyypit (poikkeavan rasvakudoksen sijainnit)
Taulukko 11.
Monisymmetrisen lipomatoosin tyypit (poikkeavan rasvakudoksen sijainnit)
| Tyypit | Vanha luokitus (254) | Vanha luokitus (255) | Uusi saksalainen luokitus (91) |
|---|---|---|---|
| I | Kaula, hartiat, supraklavikulaarinen kolmio ja proksimaaliset yläraajat | Kaula, yläselkä, olkavyö ja yläkädet | Ia: Kaula |
| Ib: Kaula, olkavyö, yläkädet | |||
| Ic: Kaula, olkavyö, ylävarret, rinta, vatsa, ylä- ja alaselkä | |||
| II | Vatsa ja reidet | Olkavyö, deltoidialue, yläkäsivarret ja rintakehä | Lantio, alapuoli ja yläsääret |
| III | Reisi- tai naispuolinen tyyppi, joka muistuttaa lipedeemaa | Gynekologinen tyyppi: Reidet ja polvien mediaalinen puoli | Yleinen jakautuminen pään, kyynärvarsien ja alaraajojen ohittaminen |
| IV | NA | Vatsatyyppi: Vatsa | NA |
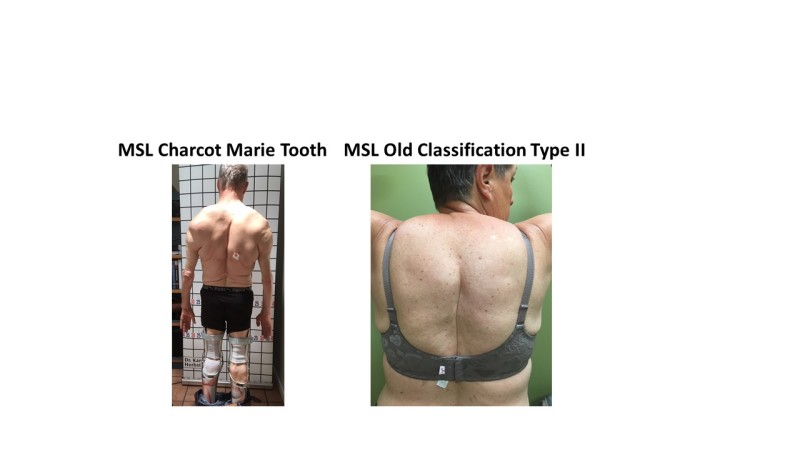
Kuva 10.
Kaksi erilaista MSL:n esitystapaa. Miehellä on MSL, jossa on Charcot Marie Tooth -esitys, jossa ylävartalossa on lisääntynyt rasvaa jopa useiden leikkausten jälkeen, ja oikealla puolella olevalla naisella on lisääntynyttä rasvaa käsivarsissa ja yläselässä, mikä vastaa vanhan MSL Type II -luokituksen.
Naisilla on yleensä tyypin II MSL, ja kirjoittajat toteavat, että on vaikeaa erottaa lipedeemaa sairastavia naisia MSL-tyypin II kanssa. Kirjoittajien käyttämät kriteerit erottaakseen nämä kaksi ovat ”lonkat ja alapuoli ovat vaurioituneet [tyypin II MSL:ssä], jotka eivät ole vaikuttuneita lipedeemaa sairastavilla potilailla.” Lipedema kuitenkin vaikuttaa lonkkiin ja pakaroihin tyypin I–III lipedeemassa (kuva 3). Geenin tai biomarkkerin löytäminen lipedeemalle ja MSL:lle auttaa lopulta erottamaan nämä adipofaskiaaliset häiriöt.
Harvinaisissa tapauksissa MSL SAT voi tunkeutua kielen lihaksiin (256 257), äänihuuliin (258) ja silmäkuopaan (259). Henkitorven tai ruokatorven puristusta voi esiintyä, mikä johtaa yläonttoonkimoon oireyhtymään (260).
MSL:n yleisyys
Moninkertainen symmetrinen lipomatoosi on harvinainen, esiintyen 1:25 000 pääasiassa miespuolisessa italialaisessa väestössä (261) ja 1:25 000 saksalaisessa väestössä, jossa naisia oli enemmän kuin miehiä 2,5:1 (91).
MSL:n genetiikka
Useita mitokondrioiden DNA:n deleetioita sekä myoklonuksen epilepsian ja repaleisten punaisten säikeiden (MERRF) tRNA(Lys) A>G(8344) -mutaatioita on havaittu joissakin MSL-tapauksissa (262 263), mutta ei toisissa (264 265). Chalk ym. eivät löytäneet mitokondrioiden patologiaa tai mutaatioita neljällä MSL-sisaruksella, joiden kuvio suosii autosomaalista resessiivistä (265). Toisessa tutkimuksessa tarkasteltiin henkilöitä, joilla oli mitokondriomutaatioita, ja havaittiin, että MSL oli harvinainen mitokondriosairauden merkki, jolla oli vahva yhteys monien lipomien ja lysiini tRNA:n mutaatioiden välillä (266). Jos triglyseridiä ei voida mobilisoida rasvasta, rasvan odotetaan lisääntyvän yhdessä rasvan (mikroRNA:iden kautta) kanssa. Itse asiassa LIPE-geenin mutaatio, joka koodaa hormoniherkkää lipaasia, havaittiin mutatoituneen MSL- ja lipodystrofiaperheessä (267).
MFN2-geenin mutaatioita, jotka koodaavat mitofusiini 2:ta, on havaittu aiheuttavan MSL:ää Charcot Marie Tooth -taudin yhteydessä (268). Mitofusiini 2 auttaa säätelemään mitokondrioiden morfologiaa säätelemällä fuusioprosessia. MFN2-mutaatioita omaavilla henkilöillä on lisääntynyt rasvan määrä ylävartalossa ja lipodystrofia eli rasvan puute muilla kehon osilla. Nämä tiedot tukevat yllä olevan MSL-hypoteesin 1 patofysiologiaa MSL:n kehittymisessä, mutta tukevat myös hypoteesia 2, jonka mukaan alkoholi voi aiheuttaa laajamittaista vauriota mitokondrioille.
MSL:n patofysiologia
Hypoteesi 1: Ruskea rasvakudos
Dorsoservivaalinen rasvatyyny (puhvelin kyhmy) ajatellaan olevan ruskean rasvakudoksen sijainti, jota löytyy sekä MSL:stä (264,269,270) että HIV:hen liittyvästä lipodystrofiasta (271-274), mikä viittaa siihen, että näiden kahden tilaan poikkeava rasvakudos johtuu ruskeista rasvasyyteistä (275). Irrotusproteiinin (UCP)-1:n on osoitettu aktivoituvan HIV:hen liittyvässä lipodystrofiassa, ja yhteensopivasti kalsyfosiinimainen (CAPSL), joka on tärkeä varhaisessa adipogeneesissä, oli alasreguloitu ja irrotusproteiini (UCP)-1 lisääntyi yhdellätoista henkilöllä, joista yhdellä oli perheen MSL ja kymmenellä satunnainen MSL-tauti (276). MSL-rasvakudoksesta kasvaneet stroomaiset verisuonisolut johtivat monilokoituneisiin adiposyytteihin, jotka vastaavat ruskeita adiposyyttejä (277,278). Nämä tiedot viittaavat siihen, että muuttuneet esiadiposyyttien mesenkymaaliset kantasolut, adipogeneesi ja energian aineenvaihdunta ovat tärkeitä MSL-rasvan kehityksessä. Tukena mikroRNA:t miR-125a-3p ja miR-483-5p ovat merkittävästi lisääntyneet MSL-potilaiden rasvassa. Nämä mikroRNA:t edistävät adipogeneesiä säätelemällä RhoA/ROCK1/ERK1/2 -reittiä (279). Lopuksi MSL-kudoksesta peräisin olevat kantasolut osoittivat merkittävästi korkeampaa proliferatiivista aktiivisuutta (280), mikä viittaa adipogeneesin säätelyhäiriöön. Sitä ruskeaa rasvaa ei löytynyt 18 F-fluorodeoksiglukoosi (18 F-FDG) omaksuminen PET/CT:llä MSL-kudoksen alueilla (281) ei sulje pois ruskean rasvan hypoteesia, sillä MSL-rasvan ruskistuminen saattaa esiintyä ennemmin kuin ruskeiden rasvasolujen tiukkana replikaationa.
Hypoteesi 2: Tulehdus, alkoholi ja imusuonisto
Lisätutkimuksia tarvitaan MSL-rasvakudoksen kehittymisen tarkan patofysiologian selvittämiseksi, mutta se, että alkoholi vahingoittaa monia kehon kudoksia, viittaa siihen, että tulehdus saattaa vaikuttaa asiaan. Interleukiini-6-tasot olivat korkeammat MSL-kudoksessa verrattuna ei-vaurioituneeseen kudokseen (280), ja etanolin saanti lisää CYP2E1-aktiivisuutta rasvakudoksessa, mikä johtaa adiposyyttien apoptoosiin pro-apoptoottisen Bcl-2-perheen proteiinin Bidin aktivoitumisen kautta, mikä johtaa komplementin aktivoitumiseen C1q:n kautta ja rasvakudoksen tulehdukseen (282).
Maksa tuottaa yli 50 % imusuonesteestä, joka pääsee rintakehän imusuoheihin kaulan suurissa laskimissa (283). Kun maksa on rasvainen tai kirroostinen, maksa tuottaa vielä enemmän imusuonestettä (284). Se, että monet miehet, joilla on MSL-potilas, kehittävät rasvaa kaulan ympärille rintakehän tiehyiden tai vatsan alueelle, jossa ruoansulatuskanava kuljettaa noin 2/3 imusuonisteestä, on kiehtovaa ja saattaa viitata imusuoniston osallistumiseen. Naisilla on kehittyneemmät verisuonistot, mukaan lukien imusuonistot, ihonalaisessa rasvakudoksessa, ja siksi, jos imusuoniset verisuonet ovat tärkeitä MSL:n patofysiologiassa, heillä voidaan odottaa erilaista fenotyyppiä kuin miehillä. Akuuttia alkoholimyrkytystä saaneilla rotilla havaittiin mesenterinen imusolmuke hyperläpäisevyys (rintakehän tiehyttä ei tutkittu), periimusumukaisen rasvakudoksen tulehdusvaste ja muuttunut systeeminen adipokiiniprofiili (285). Kun imusuonet vuotavat, rasva kasvaa (52). Alkoholi ja muut imusuonten vuodon välittäjät voivat siksi vaikuttaa MSL:ään.
MSL:ään liittyvät häiriöt
Niihin liittyviä sairauksia ovat maksasairaus, dyslipidemia, metabolinen oireyhtymä, hypertriglyseridemia, kilpirauhasen vajaatoiminta, diabetes mellitus sekä ääreishermon ja autonominen neuropatia (kuva 11).
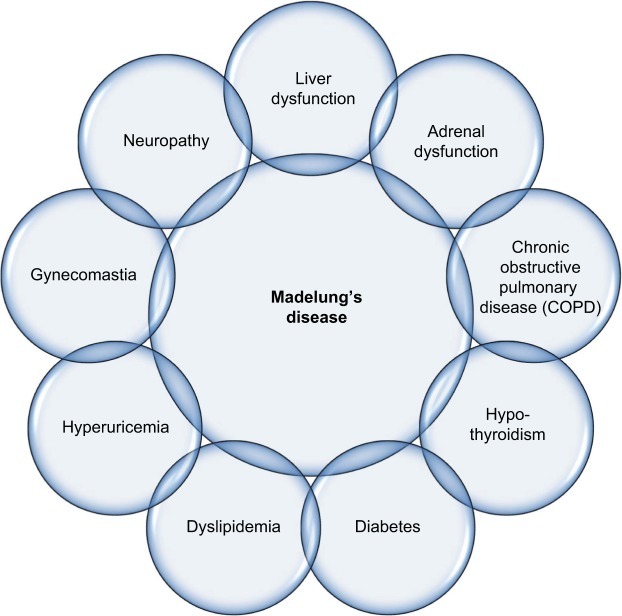
Kuva 11.
Häiriöt, jotka usein liittyvät MSL:ään (Madelungin tauti). Tekijänoikeudet © 2018 Szewc ym. (286). Tämä teos on julkaissut ja lisensoitu Dove Medical Press Limitedin toimesta. Tämän lisenssin täydelliset ehdot ovat saatavilla osoitteessa https://www.dovepress.com/terms.php ja ne sisältävät Creative Commons Attribution – Non Commercial (unported, v3.0) -lisenssin (http://creativecommons.org/licenses/by-nc/3.0/). MSL:n sairastavuus ja kuolleisuus ovat korkeat, ja äkillinen ei-sepelvaltimokuolema muodostaa suuren osan kuolemista yhdessä sarjassa, jossa on pääasiassa miehiä (254). MSL:n neuropatologia on distaalinen aksonaalinen demyelinaatio, joka poikkeaa alkoholin nauttimiseen liittyvästä, ja autonomisen toiminnan heikentymistä on ehdotettu mahdolliseksi äkillisen kuoleman syyksi; Tämä heikentyminen näyttää liittyvän pääasiassa autonomiseen hermostoon eikä liittyvän runsaan alkoholin käyttöön.
MSL:n hoito
Kaikkia MSL-potilaita tulisi kannustaa lopettamaan alkoholin käyttö. MSL:n ainoa varma hoitomuoto on rasvaimu eli MSL-kudoksen poisto. Lipektomian etuna on MSL-kudoksen täydellisempi poisto ja parempi iatrogeenisten vaurioiden hallinta läheisissä rakenteissa. Rasvaimu kuitenkin tuottaa hyviä kosmeettisia tuloksia ja on yksinkertaisempaa ja vähemmän invasiivista kuin lipektomia (287). Monisymmetrinen lipomatoosinen kudos uusiutuu yleensä rasvaimun ja jopa poiston jälkeen. Siksi tarvitaan muita hoitoja, jotka hidastavat taudin etenemistä elämänlaadun parantamiseksi. Jotkut uskovat, että poiston ja rasvaimun yhdistäminen voi vähentää uusiutumista (288).
Mesoterapia on toimenpide, jossa useiden aineiden, kuten lääkkeiden, ja/tai vitamiinien, injektiot ihonalaiseen rasvaan rasvakudoksen tai selluliitin vähenemiseksi. Tällaisia aineita ovat fosfatidyylikoliini, monivitamiinit, pentoksifityyli, aminofylliini, hyaluronihappo, johimbiini, kollagenaasi ja muut. Mesoterapiaa on käytetty MSL:n hoitoon, mutta pistokset voivat aiheuttaa fibroosia, mikä vaikeuttaa poistoa tai rasvaimua (289).
Loppupuheenvuorot MSL:stä
Monisymmetrinen lipomatooosi on harvinainen rasvainen sairaus, joka liittyy alkoholin käyttöön, mutta ei aina. Patofysiologia on tuntematon, mutta siihen voi liittyä varhaista adipogeneesiä, mitokondrioiden toimintahäiriöitä ja ruskean rasvakudoksen muodostumista. MSL-potilailla voi olla lipeedemaa ja päinvastoin, joten eri MSL-tyyppejä tunnistettavien henkilöiden tunnistamiseen tarvitaan geeni tai biomarkkeri. Kirurginen hoito on edelleen ainoa MSL:n hoitomuoto.
YLEISET JOHTOPÄÄTÖKSET ADIPOFASKIAALISISTA SAIRAUKSISTA
Aipofaskiaaliset sairaudet syntyvät, kun kehossa lisääntyy adipofaskiaalinen kudos, joka muuttuu fibroottiseksi ja on vastustuskykyinen elämäntapamuutoksen aiheuttamalle menetykselle. Siihen asti, kunnes näiden häiriöiden patofysiologian parempi ymmärrys viittaa muihin hoitomenetelmiin, nämä häiriöt vaativat usein kirurgisen poiston. Monet sairaudet menevät päällekkäin, mikä vaikeuttaa tunnistamista, ja ne pysyvät sellaisina, kunnes lisägeenejä tai biomarkkereita saadaan kliinisesti. Vertailutaulukko viidestä tässä luvussa esitetystä adipofaskiaalisesta häiriöstä voi olla hyödyllinen (Taulukko 12).
Taulukko 12.
Adipofaskiaalisten sairauksien vertailu
| Ominaisuudet | Lipedema | DD | MSL | FML | Angiolipomat |
|---|---|---|---|---|---|
| Fat Location | Raajat | Globaali | Ylävartalo | Vartalo, kädet, reidet | Globaali |
| Ruokavaliolle vastustuskykyinen rasva | Kyllä | Kyllä | Kyllä | Kyllä | Kyllä |
| Lipoomat | + | +++ | +++ | +++ | +++ |
| Time SAT -muutos | Murrosikä | Aikuinen | Aikuinen | Lapsi, aikuinen | Nuori aikuinen |
| Kivulias SAT | Kyllä | Kyllä | Ei yleensä | Ei yleensä | Kyllä |
| Seksi | Nainen | Nainen | Mies | Mies, nainen | Mies, nainen |
| Imusuonenhoidon häiriö | Kyllä | Kyllä | Kyllä | Mahdollista | Tuntematon |
| Yleisyys | Yleinen | Harvinaista | Harvinaista | Harvinaista | Harvinaista |
| Liittyvät ehdot | Lymfedeema | Autoimmuuni; Diabetes | Neuropatia | Luomet; Neuropatia | Tuntematon |
| Perintömalli | Autosomaalinen dominoiva; epätäydellinen läpäisy | Autosomaalinen dominoiva; Sukupuolikohtainen vaikutus | Autosomaalinen dominantti tai resessiivinen | Autosomaalinen dominantti | Autosomaalinen dominoiva; spontaani |
| Geeni | Ei mitään | Ei mitään | LIPE (267) MFN2 (268) tRNALys(266) | PALB2(156) | Ei mitään |
| Biomarkkerit | Ei mitään | Ei mitään | miRNA (279) | Ei mitään | Ei mitään |
Lyhenteet: miRNA: mikroRNA; PALB2; BRCA2:n kumppani ja lokalisoija
Lähteet:
1.
Herbst KL. Rare adipose disorders (RADs) masquerading as obesity. Acta Pharmacol Sin 2012; 33:155-172. doi: 1 10.1038/aps.2011.1153. [PMC free article] [PubMed] [CrossRef]
2.
Luong Q, Huang J, Lee KY. Deciphering White Adipose Tissue Heterogeneity. Biology (Basel) 2019; 8(2).biology8020023. doi: 80200 10.8023390/biology8020023. [PMC free article] [PubMed] [CrossRef]
3.
Hussain I, Patni N, Garg A. Lipodystrophies, dyslipidaemias and atherosclerotic cardiovascular disease. Pathology 2019; 51:202-212. doi: 2 10.1016/j.pathol.2018.1011.1004. Epub 2018 Dec 1027. [PMC free article] [PubMed] [CrossRef]
4.
Akinci B, Sahinoz M, Oral E. Lipodystrophy Syndromes: Presentation and Treatment. In: Feingold KR AB, Boyce A, Chrousos G, Dungan K, Grossman A, Hershman JM, Kaltsas G, Koch C, Kopp P, Korbonits M, McLachlan R, Morley JE, New M, Perreault L, Purnell J, Rebar R, Singer F, Trence DL, Vinik A, Wilson DP, ed. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-2018.
5.
Hogan S, Velez MW, Kaminer MS. Updates on the understanding and treatment of cellulite. Semin Cutan Med Surg 2018; 37:242-246. doi: 2 10.12788/j.sder.12018.12056. [PubMed] [CrossRef]
6.
van der Valk ES, van den Akker ELT, Savas M, Kleinendorst L, Visser JA, Van Haelst MM, Sharma AM, van Rossum EFC. A comprehensive diagnostic approach to detect underlying causes of obesity in adults. Obes Rev 2019; 20:795-804. doi: 7 10.1111/obr.12836. Epub 12019 Mar 12831. [PMC free article] [PubMed] [CrossRef]
7.
Kyrou I, Randeva HS, Tsigos C, Kaltsas G, Weickert MO. Clinical Problems Caused by Obesity. In: Feingold KR AB, Boyce A, Chrousos G, Dungan K, Grossman A, Hershman JM, Kaltsas G, Koch C, Kopp P, Korbonits M, McLachlan R, Morley JE, New M, Perreault L, Purnell J, Rebar R, Singer F, Trence DL, Vinik A, Wilson DP, ed. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-2018.
8.
Gruzdeva O, Borodkina D, Uchasova E, Dyleva Y, Barbarash O. Localization of fat depots and cardiovascular risk. Lipids Health Dis 2018; 17:218. doi: 2 10.1186/s12944-12018-10856-12948. [PMC free article] [PubMed] [CrossRef]
9.
Ahlman H. Nilsson. The gut as the largest endocrine organ in the body. Ann Oncol. 2001;12:S63–68. [PubMed]
10.
Coelho M, Oliveira T, Fernandes R. Biochemistry of adipose tissue: an endocrine organ. Archives of medical science. AMS. 2013;9:191–200. [PMC free article] [PubMed]
11.
Chung KJ, Nati M, Chavakis T, Chatzigeorgiou A. Innate immune cells in the adipose tissue. Rev Endocr Metab Disord 2018; 19:283-292. doi: 2 10.1007/s11154-11018-19451-11156. [PubMed] [CrossRef]
12.
Del Corno M, Conti L, Gessani S. Innate Lymphocytes in Adipose Tissue Homeostasis and Their Alterations in Obesity and Colorectal Cancer. Front Immunol 2018; 9:2556.: 10.3389/fimmu.2018.02556. eCollection 02018. [PMC free article] [PubMed] [CrossRef]
13.
Chen Y, Rehal S, Roizes S, Zhu HL, Cole WC, von der Weid PY. The pro-inflammatory cytokine TNF-alpha inhibits lymphatic pumping via activation of the NF-kappaB-iNOS signaling pathway. Microcirculation. 2017;24(3) [PMC free article] [PubMed] [CrossRef]
14.
Arngrim N, Simonsen L, Holst JJ, Bulow J. Reduced adipose tissue lymphatic drainage of macromolecules in obese subjects: a possible link between obesity and local tissue inflammation? Int J Obes (Lond) 2013; 37:748-750. doi: 7 10.1038/ijo.2012.1098. Epub 2012 Jul 1033. [PubMed] [CrossRef]
15.
Blaak EE, van Baak MA, Kemerink GJ, Pakbiers MT, Heidendal GA, Saris WH. Beta-adrenergic stimulation and abdominal subcutaneous fat blood flow in lean, obese, and reduced-obese subjects. Metabolism. 1995;44:183–187. [PubMed]
16.
L’Hermitte F, Behar A, Paries J, Cohen-Boulakia F, Attali JR, Valensi P. Impairment of lymphatic function in women with gynoid adiposity and swelling syndrome. Metabolism. 2003;52:805–809. [PubMed]
17.
Kumar V, Abbas AK, Fausto N. Tissue renewal and repair: regeneration, healing, and fibrosis. In: Abbas VKAK, Fausto N, eds. Pathologic Basis of Disease. Philadelphia, PA, USA: Elsevier Saunders; 2005.
18.
Usunier B, Benderitter M, Tamarat R, Chapel A. Management of fibrosis: the mesenchymal stromal cells breakthrough. Stem Cells Int 2014; 2014:340257.: 10.1155/2014/340257. Epub 342014 Jul 340214. [PMC free article] [PubMed] [CrossRef]
19.
Sun K, Tordjman J, Clement K, Scherer PE. Fibrosis and adipose tissue dysfunction. Cell Metab 2013; 18:470-477. doi: 4 10.1016/j.cmet.2013.1006.1016. Epub 2013 Aug 1015. [PMC free article] [PubMed] [CrossRef]
20.
Crewe C, An YA, Scherer PE. The ominous triad of adipose tissue dysfunction: inflammation, fibrosis, and impaired angiogenesis. J Clin Invest 2017; 127:74-82. doi: 10.1172/JCI88883. Epub 82017 Jan 88883. [PMC free article] [PubMed] [CrossRef]
21.
Chabot K, Gauthier MS, Garneau PY, Rabasa-Lhoret R. Evolution of subcutaneous adipose tissue fibrosis after bariatric surgery. Diabetes Metab 2017; 43:125-133. doi: 1 10.1016/j.diabet.2016.1010.1004. Epub 2016 Nov 1011. [PubMed] [CrossRef]
22.
Bel Lassen P, Charlotte F, Liu Y, Bedossa P, Le Naour G, Tordjman J, Poitou C, Bouillot JL, Genser L, Zucker JD, Sokolovska N, Aron-Wisnewsky J, Clement K. The FAT Score, a Fibrosis Score of Adipose Tissue: Predicting Weight-Loss Outcome After Gastric Bypass. J Clin Endocrinol Metab 2017; 102:2443-2453. doi: 24 10.1210/jc.2017-00138. [PubMed] [CrossRef]
23.
Allen EV, Hines EAJ. Lipedema of the legs: A syndrome characterised by fat legs and orthostatic edema. Proc Staff Meet Mayo Clin. 1940;15:184–187.
24.
Fife CE, Maus EA, Carter MJ. Lipedema: a frequently misdiagnosed and misunderstood fatty deposition syndrome. Adv 2010; 23:81-92; quiz 93-84. [PubMed]
25.
Beltran K, Herbst KL. Differentiating lipedema and Dercum’s disease. Int J Obes (Lond). 2017;41:240–245. [PubMed]
26.
Herbst K, Mirkovskaya L, Bharhagava A, Chava Y, Te CH. Lipedema Fat and Signs and Symptoms of Illness, Increase with Advancing Stage. Archives of Medicine. 2015;7:1–8.
27.
Meier-Vollrath I, Schmeller W. Lipoedema — current status, new perspectives. . Journal der Deutschen Dermatologischen Gesellschaft. 2004;2:181–186. [PubMed]
28.
Wold LE, Hines EA Jr, Allen EV. Lipedema of the legs; a syndrome characterized by fat legs and edema. Ann Intern Med. 1951;34:1243–1250. [PubMed]
29.
Coppel T, Cunneen J, Fetzer S, Gordon K, Hardy D, Jones J, McCarroll A, O’Neill C, Smith S, White C, Williams A. Best Practice Guidelines: The management of lipoedema. Wounds UK 2017;13(1). http://www.wounds-uk.com/best-practice-statements/best-practice-guidelines-the-management-of-lipoedema.
30.
Herpertz U. Krankheitsspektrum des Lipödems an einer Lymphologischen Fachklinik – Erscheinungsformen, Mischbilder und Behandlungsmöglichkeiten. vasomed 1997:301-307.
31.
Forner-Cordero I, Szolnoky G, Forner-Cordero A, Kemény L. Lipedema: an overview of its clinical manifestations, diagnosis and treatment of the disproportional fatty deposition syndrome – systematic review. Clinical Obesity. 2012;2:86–95. [PubMed]
32.
Schook CC, Mulliken JB, Fishman SJ, Alomari AI, Grant FD, Greene AK. Differential diagnosis of lower extremity enlargement in pediatric patients referred with a diagnosis of lymphedema. Plast Reconstr Surg 2011; 127:1571-1581. doi: 15 10.1097/PRS.1570b1013e31820a31864f31823. [PubMed] [CrossRef]
33.
Marshall M, Schwahn-Schreiber C. Prävalenz des Lipödems bei berufstätigen Frauen in Deutschland (Lipödem-3-Studie). Phlebologie. 2011;3:127–134.
34.
Schmeller W, Meier-Vollrath I. Lipödem-aktuelles zu einem weitgehend unbekannter Krankheitsbild. Aktuelle Dermatologie. 2007;33:1–10.
35.
Greer KE. Lipedema of the legs. Cutis. 1974;14:98.
36.
Földi E, Földi M. Das Lipödem. In: Földi M, Földi E, Kubik S, eds. Lehrbuch der Lymphologie für Mediziner, Masseure und Physiotherapeuten. Munich Elsevier, Urban&Fischer; 2005:443-453.
37.
Schmeller W, Hueppe M, Meier-Vollrath I. Tumescent liposuction in lipoedema yields good long-term results. Br J Dermatol 2012; 166:161-168. doi: 1 10.1111/j.1365-2133.2011.10566.x. Epub 12011 Nov 10517. [PubMed] [CrossRef]
38.
Child AH, Gordon KD, Sharpe P, Brice G, Ostergaard P, Jeffery S, Mortimer PS. Lipedema: an inherited condition. Am J Med Genet A 2010; 152A:970-976. doi: 9 10.1002/ajmg.a.33313. [PubMed] [CrossRef]
39.
Bano G, Mansour S, Brice G, Ostergaard P, Mortimer PS, Jeffery S, Nussey S. Pit-1 mutation and lipoedema in a family. Exp Clin Endocrinol Diabetes. 2009;118:377–380. [PubMed]
40.
Berryman DE, List EO, Coschigano KT, Behar K, Kim JK, Kopchick JJ. Comparing adiposity profiles in three mouse models with altered GH signaling. Growth Horm IGF Res 2004; 14:309-318. doi: 3 10.1016/j.ghir.2004.1002.1005. [PubMed] [CrossRef]
41.
Waxler JL, Guardino C, Feinn RS, Lee H, Pober BR, Stanley TL. Altered body composition, lipedema, and decreased bone density in individuals with Williams syndrome: A preliminary report. [PMC free article] [PubMed]
42.
Paolacci S, Precone V, Acquaviva F, Chiurazzi P, Fulcheri E, Pinelli M, Buffelli F, Michelini S, Herbst KL, Unfer V, Bertelli M. Genetics of lipedema: new perspectives on genetic research and molecular diagnoses. European Review for Medical and Pharmacological Sciences. 2019;23:5581–5594. [PubMed]
43.
Zazulak BT, Paterno M, Myer GD, Romani WA, Hewett TE. The effects of the menstrual cycle on anterior knee laxity: a systematic review. Sports Med 2006; 36:847-862. doi: 8 10.2165/00007256-200636100-200600004. [PubMed] [CrossRef]
44.
Szolnoky G, Nemes A, Gavaller H, Forster T, Kemeny L. Lipedema is associated with increased aortic stiffness. Lymphology. 2012;45:71–79. [PubMed]
45.
Jagtman BA, Kuiper JP, Brakkee AJ. Phlebologie. 1984;37:315–319. [Measurements of skin elasticity in patients with lipedema of the Moncorps ”rusticanus” type] [PubMed]
46.
Stanton AW, Svensson WE, Mellor RH, Peters AM, Levick JR, Mortimer PS. Differences in lymph drainage between swollen and non-swollen regions in arms with breast-cancer-related lymphoedema. Clin Sci (Lond). 2001;101:131–140. [PubMed]
47.
Kumar B, Lenert P. Joint Hypermobility Syndrome: Recognizing a Commonly Overlooked Cause of Chronic Pain. Am J Med 2017; 130:640-647. doi: 6 10.1016/j.amjmed.2017.1002.1013. Epub 2017 Mar 1010. [PubMed] [CrossRef]
48.
Tinkle B, Castori M, Berglund B, Cohen H, Grahame R, Kazkaz H, Levy H. Hypermobile Ehlers-Danlos syndrome (a.k.a. Ehlers-Danlos syndrome Type III and Ehlers-Danlos syndrome hypermobility type): Clinical description and natural history. Am J Med Genet C Semin Med Genet 2017; 175:48-69. doi: 10.1002/ajmg.c.31538. Epub 32017 Feb 31531. [PubMed] [CrossRef]
49.
Crescenzi R, Marton A, Donahue PMC, Mahany HB, Lants SK, Wang P, Beckman JA, Donahue MJ, Titze J. Tissue Sodium Content is Elevated in the Skin and Subcutaneous Adipose Tissue in Women with Lipedema. Obesity (Silver Spring) 2018; 26:310-317. doi: 3 10.1002/oby.22090. Epub 22017 Dec 22027. [PMC free article] [PubMed] [CrossRef]
50.
Kakudo N, Morimoto N, Ogawa T, Taketani S, Kusumoto K. Hypoxia Enhances Proliferation of Human Adipose-Derived Stem Cells via HIF-1a Activation. PLoS One 2015; 10:e0139890. doi: 01398 10.0131371/journal.pone.0139890. eCollection 0132015. [PMC free article] [PubMed] [CrossRef]
51.
Siems W, Grune T, Voss P, Brenke R. Anti-fibrosclerotic effects of shock wave therapy in lipedema and cellulite. Biofactors. 2005;24:275–282. [PubMed]
52.
Harvey NL, Srinivasan RS, Dillard ME, Johnson NC, Witte MH, Boyd K, Sleeman MW, Oliver G. Lymphatic vascular defects promoted by Prox1 haploinsufficiency cause adult-onset obesity. Nat Genet 2005; 37:1072-1081. Epub 2005 Sep 1018. [PubMed]
53.
Priglinger E, Wurzer C, Steffenhagen C, Maier J, Hofer V, Peterbauer A, Nuernberger S, Redl H, Wolbank S, Sandhofer M. The adipose tissue-derived stromal vascular fraction cells from lipedema patients: Are they different? Cytotherapy 2017; 19:849-860. doi: 8 10.1016/j.jcyt.2017.1003.1073. Epub 2017 Apr 1025. [PubMed] [CrossRef]
54.
Amann-Vesti BR, Franzeck UK, Bollinger A. Microlymphatic aneurysms in patients with lipedema. Lymphology. 2001;34:170–175. [PubMed]
55.
Stallworth JM, Hennigar GR, Jonsson HT Jr, Rodriguez O. The chronically swollen painful extremity. A detailed study for possible etiological factors. Journal of the American Medical Association. 1974;228:1656–1659. [PubMed]
56.
Miller NE, Michel CC, Nanjee MN, Olszewski WL, Miller IP, Hazell M, Olivecrona G, Sutton P, Humphreys SM, Frayn KN. Secretion of adipokines by human adipose tissue in vivo: partitioning between capillary and lymphatic transport. American journal of physiology Endocrinology and metabolism. 2011;301:E659–667. [PubMed]
57.
Homan EA, Kim YG, Cardia JP, Saghatelian A. Monoalkylglycerol ether lipids promote adipogenesis. J Am Chem Soc 2011; 133:5178-5181. doi: 51 10.1021/ja111173c. Epub 112011 Mar 111123. [PMC free article] [PubMed] [CrossRef]
58.
Suga H, Araki J, Aoi N, Kato H, Higashino T, Yoshimura K. Adipose tissue remodeling in lipedema: adipocyte death and concurrent regeneration. J Cutan Pathol. 2009;3:3. [PubMed]
59.
Szel E, Kemeny L, Groma G, Szolnoky G. Pathophysiological dilemmas of lipedema. Med Hypotheses 2014; 83:599-606. doi: 5 10.1016/j.mehy.2014.1008.1011. Epub 2014 Aug 1023. [PubMed] [CrossRef]
60.
AL-Ghadban S. Cromer W, Allen M, Ussery C, Badowski M, Harris D, Herbst KL. Dilated Blood and Lymphatic Microvessels, Angiogenesis, Increased Macrophages, and Adipocyte Hypertrophy in Lipedema Thigh Skin and Fat Tissue. Journal of Obesity. 2019 [PMC free article] [PubMed]
61.
Weitman ES, Aschen SZ, Farias-Eisner G, Albano N, Cuzzone DA, Ghanta S, Zampell JC, Thorek D, Mehrara BJ. Obesity impairs lymphatic fluid transport and dendritic cell migration to lymph nodes. PLoS One 2013; 8:e70703. doi: 707 10.71371/journal.pone.0070703. eCollection 0072013. [PMC free article] [PubMed] [CrossRef]
62.
Brautigam P, Foldi E, Schaiper I, Krause T, Vanscheidt W, Moser E. Analysis of lymphatic drainage in various forms of leg edema using two compartment lymphoscintigraphy. Lymphology. 1998;31:43–55. [PubMed]
63.
Witte CL, Witte MH, Unger EC, Williams WH, Bernas MJ, McNeill GC, Stazzone AM. Advances in imaging of lymph flow disorders. Radiographics. 2000;20:1697–1719. [PubMed]
64.
Gould DJ, El-Sabawi B, Goel P, Badash I, Colletti P, Patel KM. Uncovering Lymphatic Transport Abnormalities in Patients with Primary Lipedema. J Reconstr Microsurg 2019; 23:0039-1697904. [PubMed]
65.
Brorson H, Fagher B. Lakartidningen. 1996;93:1430–1433-1436. [Dercum’s disease. Fatty tissue rheumatism caused by immune defense reaction?] [PubMed]
66.
Roldan M, Macias-Gonzalez M, Garcia R, Tinahones FJ, Martin M. Obesity short-circuits stemness gene network in human adipose multipotent stem cells. FASEB J 2011; 25:4111-4126. doi: 41 10.1096/fj.4110-171439. Epub 172011 Aug 171416. [PubMed] [CrossRef]
67.
Bauer AT. D VL, Lossagk K, Hopfner U, Kirsch M, Moog P, Bauer H, Machens HG, Schmauss D. Adipose stem cells from lipedema and control adipose tissue respond differently to adipogenic stimulation in vitro. Plast Reconstr Surg. 2019;6:0000000000005918. [PubMed]
68.
Piche ME, Vasan SK, Hodson L, Karpe F. Relevance of human fat distribution on lipid and lipoprotein metabolism and cardiovascular disease risk. Curr Opin Lipidol 2018; 29:285-292. doi: 2 10.1097/MOL.0000000000000522. [PubMed] [CrossRef]
69.
Torre YS, Wadeea R, Rosas V, Herbst KL. Lipedema: friend and foe. Horm Mol Biol Clin Investig 2018; 33(1)./j/hmbci.ahead-of-print/hmbci-2017-0076/hmbci-2017-0076.xml. doi: 20 10.1515/hmbci-2017-0076. [PMC free article] [PubMed] [CrossRef]
70.
Nemes A, Kormanyos A, Domsik P, Kalapos A, Kemeny L, Forster T, Szolnoky G. Left ventricular rotational mechanics differ between lipedema and lymphedema: Insights from the three-dimensional speckle tracking echocardiographic MAGYAR-path study. Lymphology. 2018;51:102–108. [PubMed]
71.
Kozel BA, Danback JR, Waxler JL, Knutsen RH, de Las Fuentes L, Reusz GS, Kis E, Bhatt AB, Pober BR. Williams syndrome predisposes to vascular stiffness modified by antihypertensive use and copy number changes in NCF1. Hypertension 2014; 63:74-79. doi: 10.1161/HYPERTENSIONAHA.1113.02087. Epub 02013 Oct 02014. [PMC free article] [PubMed] [CrossRef]
72.
Witte CL, Witte MH, Unger EC, Williams WH, Bernas MJ, McNeill GC, Stazzone AM. Advances in Imaging of Lymph Flow Disorders. RadioGraphics. 2000;20:1697–1719. [PubMed]
73.
Forner-Cordero I, Olivan-Sasot P, Ruiz-Llorca C, Munoz-Langa J. Lymphoscintigraphic findings in patients with lipedema. Rev Esp Med Nucl Imagen Mol 2018; 37:341-348. doi: 3 10.1016/j.remn.2018.1006.1008. Epub 2018 Aug 1028. [PubMed] [CrossRef]
74.
Bilancini S, Lucchi M, Tucci S, Eleuteri P. Functional lymphatic alterations in patients suffering from lipedema. Angiology. 1995;46:333–339. [PubMed]
75.
Tiedjen KV, Knorz S. Different Methods of diagnostic imaging in lymphedema, lipedema and venous disorders: Indirect lymphography, xeroradiography, CT and isotope lymphography. In: Cluzan RV, Pecking AP, Lokiec FM, eds. Progress in lymphology: XIII, Int. Congress of Lymphology. Amsterdam: Elsevier Science Publishers B.V.; 1992.
76.
Dietzel R, Reisshauer A, Jahr S, Calafiore D, Armbrecht G. Body composition in lipoedema of the legs using Dual-Energy-X-Ray-Absorptiometry – a case control study. Br J Dermatol. 2015;1:13697. [PubMed]
77.
Dimakakos PB, Stefanopoulos T, Antoniades P, Antoniou A, Gouliamos A, Rizos D. MRI and ultrasonographic findings in the investigation of lymphedema and lipedema. Int Surg. 1997;82:411–416. [PubMed]
78.
Iker E, Mayfield CK, Gould DJ, Patel KM. Characterizing Lower Extremity Lymphedema and Lipedema with Cutaneous Ultrasonography and an Objective Computer-Assisted Measurement of Dermal Echogenicity. Lymphat Res Biol. 2019:7. [PubMed]
79.
Hirsch T, Schleinitz J, Marshall M, Faerber G. Is the differential diagnosis of lipoedema by means of high-resolution ultrasonography possible? Phlebologie. 2018:47.
80.
Halk AB, Damstra RJ. First Dutch guidelines on lipedema using the international classification of functioning, disability and health. Phlebology. 2016;12:0268355516639421. [PubMed]
81.
Lohrmann C, Foeldi E, Langer M. MR imaging of the lymphatic system in patients with lipedema and lipo-lymphedema. Microvasc Res 2009; 77:335-339. Epub 2009 Jan 2027. [PubMed]
82.
Machnik A, Neuhofer W, Jantsch J, Dahlmann A, Tammela T, Machura K, Park JK, Beck FX, Muller DN, Derer W, Goss J, Ziomber A, Dietsch P, Wagner H, van Rooijen N, Kurtz A, Hilgers KF, Alitalo K, Eckardt KU, Luft FC, Kerjaschki D, Titze J. Macrophages regulate salt-dependent volume and blood pressure by a vascular endothelial growth factor-C-dependent buffering mechanism. Nat Med 2009; 15:545-552. doi: 5 10.1038/nm.1960. Epub 2009 May 1033. [PubMed] [CrossRef]
83.
Allison MA, Cushman M, Callas PW, Denenberg JO, Jensky NE, Criqui MH. Adipokines are associated with lower extremity venous disease: the San Diego population study. J Thromb Haemost 2010; 8:1912-1918. doi: 19 10.1111/j.1538-7836.2010.03941.x. [PMC free article] [PubMed] [CrossRef]
84.
Greene AK. Diagnosis and Management of Obesity-Induced Lymphedema. Plast Reconstr Surg 2016; 138:111e-118e. doi: 1 10.1097/PRS.0000000000002258. [PubMed] [CrossRef]
85.
Mortimer PS. Implications of the lymphatic system in CVI-associated edema. Angiology. 2000;51:3–7. [PubMed] [CrossRef]
86.
Ibarra M, Eekema A, Ussery C, Neuhardt D, Garby K, Herbst KL. Subcutaneous adipose tissue therapy reduces fat by dual X-ray absorptiometry scan and improves tissue structure by ultrasound in women with lipoedema and Dercum disease. Clin Obes 2018; 8:398-406. doi: 3 10.1111/cob.12281. Epub 12018 Sep 12224. [PubMed] [CrossRef]
87.
Dudek JE, Bialaszek W, Ostaszewski P, Smidt T. Depression and appearance-related distress in functioning with lipedema. Psychol Health Med. 2018;3:1–8. [PubMed]
88.
Foldi E, Foldi M. Lipedema. In: Foldi M, Foldi E, eds. Foldi’s Textbook of Lymphology. Munich, Germany: Elsevier GmbH; 2006:420.
89.
Stutz JJ. All about lipedema. human med AG 2015;
90.
Bulbena A, Baeza-Velasco C, Bulbena-Cabre A, Pailhez G, Critchley H, Chopra P, Mallorqui-Bague N, Frank C, Porges S. Psychiatric and psychological aspects in the Ehlers-Danlos syndromes. Am J Med Genet C Semin Med Genet 2017; 175:237-245. doi: 2 10.1002/ajmg.c.31544. Epub 32017 Feb 31510. [PubMed] [CrossRef]
91.
Schiltz D, Anker A, Ortner C, Tschernitz S, Koller M, Klein S, Felthaus O, Schreml J, Schreml S, Prantl L. Multiple Symmetric Lipomatosis: New Classification System Based on the Largest German Patient Cohort. Plast Reconstr Surg Glob Open 2018; 6:e1722. doi: 17 10.1097/GOX.0000000000001722. eCollection 0000000000002018 Apr. [PMC free article] [PubMed] [CrossRef]
92.
Wold LE, Hines EA Jr, Allen EV. Lipedema of the legs; a syndrome characterized by fat legs and edema. Ann Intern Med. 1951;34:1243–1250. [PubMed]
93.
Hodson S, Eaton SE. Lipoedema management: Gaps in our knowledge. Journal of Lymphoedema. 2013;8:30–34.
94.
Partsch H, Stoberl C, Urbanek A, Wenzel-Hora BI. Clinical use of indirect lymphography in different forms of leg edema. Lymphology. 1988;21:152–160. [PubMed]
95.
Ehrlich C, Iker E, Herbst KL, Kahn LA, Sears DD, Kenyon M. Lymphedema and Lipedema Nutrition Guide. Foods, vitamins, minerals, and supplements. San Francisco: Lymph Notes.
96.
Reich-Schupke S, Schmeller W, Brauer WJ, Cornely ME, Faerber G, Ludwig M, Lulay G, Miller A, Rapprich S, Richter DF, Schacht V, Schrader K, Stucker M, Ure C. S1 guidelines: Lipedema. J Dtsch Dermatol Ges 2017; 15:758-767. doi: 7 10.1111/ddg.13036. [PubMed] [CrossRef]
97.
Khalaf MM, Ashem HA. Suggested physical therapy protocol for reduction of lipomatosis dolorosa of the legs. Egyptian Journal of Medical Human Genetics. 2013;14:103–108.
98.
van Esch-Smeenge J, Damstra RJ, Hendrickx AA. Muscle strength and functional exercise capacity in patients with lipoedema and obesity: a comparative study. Journal of Lymphoedema. 2017;12:27–31.
99.
Westermann S, Rief W, Euteneuer F, Kohlmann S. Social exclusion and shame in obesity. Eat Behav 2015; 17:74-6.: 10.1016/j.eatbeh.2015.1001.1001. Epub 2015 Jan 1010. [PubMed] [CrossRef]
100.
Sandhofer M, Schauer P, Sandhofer M, Anderhuber F. Lipödem. Journal für Ästhetische Chirurgie. 2017;10:61–70.
101.
Heitink MV, Schurink GWH, de Pont CDJM, van Kroonenburgh MJPG, Veraart JCJM. Lymphedema after Greater Saphenous Vein Surgery. EJVES Extra. 2009;18:41–43.
102.
Bast JH, Ahmed L, Engdahl R. Lipedema in patients after bariatric surgery. Surg Obes Relat Dis 2016; 12:1131-1132. doi: 11 10.1016/j.soard.2016.1104.1013. Epub 2016 Apr 1114. [PubMed] [CrossRef]
103.
Neutze D, Roque J. Clinical Evaluation of Bleeding and Bruising in Primary Care. Am Fam Physician. 2016;93:279–286. [PubMed]
104.
Rapprich S, Dingler A, Podda M. Liposuction is an effective treatment for lipedema-results of a study with 25 patients. J Dtsch Dermatol Ges 2011; 9:33-40. doi: 10.1111/j.1610-0387.2010.07504.x. Epub 02010 Sep 07507. [PubMed] [CrossRef]
105.
Schmeller W, Meier-Vollrath I. Tumescent liposuction: a new and successful therapy for lipedema. J Cutan Med Surg. 2006;10:7–10. [PubMed]
106.
Stutz JJ, Krahl D. Water jet-assisted liposuction for patients with lipoedema: histologic and immunohistologic analysis of the aspirates of 30 lipoedema patients. Aesthetic Plast Surg 2009; 33:153-162. doi: 1 10.1007/s00266-00008-09214-y. Epub 02008 Jul 00229. [PubMed] [CrossRef]
107.
Wollina U, Goldman A, Heinig B. Microcannular tumescent liposuction in advanced lipedema and Dercum’s disease. G 145:151-159. [PubMed]
108.
Gadelha Alcidarta dR, de Miranda Leão TL. Rule of four: a simple and safe formula for tumescent anesthesia in dermatologic surgical procedures. Surgical & Cosmetic Dermatology. 2009;1:99–102.
109.
Sattler G, Rapprich S, Hagedorn M. Tumeszenz-Lokalanästhesie – Untersuchung zur Pharmakokinetik von Prilocain. Zeitschrift fur Hautkrankheiten. 1997;7:522–525.
110.
Rapprich S, Baum S, Kaak I, Kottmann T, Podda M. Treatment of lipoedema using liposuction. Results of our own surveys. Phlebologie. 2015;44:121–132.
111.
Pollock H, Forman S, Pollock T, Raccasi M. Conscious sedation/local anesthesia in the office-based surgical and procedural facility. Clin Plast Surg 2013; 40:383-388. doi: 3 10.1016/j.cps.2013.1004.1014. Epub 2013 May 1023. [PubMed] [CrossRef]
112.
Amron D. 2016 Liposuction Panel. Living with Lipedema and Dealing with Dercum’s Disease,; 2016; St. Louis, Missouri.
113.
Hattori J, Yamakage M, Seki S, Okazaki K, Namiki A. Inhibitory effects of the anesthetics propofol and sevoflurane on spontaneous lymphatic vessel activity in rats. Anesthesiology. 2004;101:687–694. [PubMed]
114.
Takeshita T, Morio M, Kawahara M, Fujii K. Halothane-induced changes in contractions of mesenteric lymphatics of the rat. Lymphology. 1988;21:128–130. [PubMed]
115.
McHale NG, Thornbury KD. The effect of anesthetics on lymphatic contractility. Microvasc Res. 1989;37:70–76. [PubMed]
116.
Quin JW, Shannon AD. The effect of anaesthesia and surgery on lymph flow, protein and leucocyte concentration in lymph of the sheep. Lymphology. 1975;8:126–135. [PubMed]
117.
Baumgartner A, Hueppe M, Schmeller W. Long-term benefit of liposuction in patients with lipoedema.A follow-up study after an average of 4 and 8 years. Br J Dermatol. 2015;17:14289. [PubMed]
118.
Rapprich S, Loehnert M, Hagedorn M. Therapy of lipoedema syndrome by liposuction under tumescent local anaesthesia. Ann Dermatol Venereol 2002; 129:1S711-
119.
Szolnoky G, Borsos B, Barsony K, Balogh M, Kemeny L. Complete decongestive physiotherapy with and without pneumatic compression for treatment of lipedema: a pilot study. Lymphology. 2008;41:40–44. [PubMed]
120.
Szolnoky G, Nagy N, Kovacs RK, Dosa-Racz E, Szabo A, Barsony K, Balogh M, Kemeny L. Complex decongestive physiotherapy decreases capillary fragility in lipedema. Lymphology. 2008;41:161–166. [PubMed]
121.
Szolnoky G, Varga E, Varga M, Tuczai M, Dosa-Racz E, Kemeny L. Lymphedema treatment decreases pain intensity in lipedema. Lymphology. 2011;44:178–182. [PubMed]
122.
Belgrado JP, Vandermeeren L, Vankerckhove S, Valsamis JB, Malloizel-Delaunay J, Moraine JJ, Liebens F. Near-Infrared Fluorescence Lymphatic Imaging to Reconsider Occlusion Pressure of Superficial Lymphatic Collectors in Upper Extremities of Healthy Volunteers. Lymphat Res Biol 2016; 14:70-77. doi: 10.1089/lrb.2015.0040. Epub 2016 May 1011. [PMC free article] [PubMed] [CrossRef]
123.
Iliff JJ, Wang M, Liao Y, Plogg BA, Peng W, Gundersen GA, Benveniste H, Vates GE, Deane R, Goldman SA, Nagelhus EA, Nedergaard M. A paravascular pathway facilitates CSF flow through the brain parenchyma and the clearance of interstitial solutes, including amyloid beta. Sci Transl Med 2012; 4:147ra111. doi: 1 10.1126/scitranslmed.3003748. [PMC free article] [PubMed] [CrossRef]
124.
Macdonald JM, Sims N, Mayrovitz HN. Lymphedema, lipedema, and the open wound: the role of compression therapy. Surg Clin North Am. 2003;83:639–658. [PubMed]
125.
Schneider M, Conway EM, Carmeliet P. Lymph makes you fat. Nat Genet. 2005;37:1023–1024. [PubMed]
126.
Herbst KL, Ussery C, Eekema A. Pilot study: whole body manual subcutaneous adipose tissue (SAT) therapy improved pain and SAT structure in women with lipedema. LID – 10.1515/hmbci-2017-0035 [doi] LID – /j/hmbci.ahead-of-print/hmbci-2017-0035/hmbci-2017-0035.xml [pii]. Horm Mol Biol Clin Investig 2017; [PubMed] [CrossRef]
127.
Yan B-h, Peng Q-s, Wei Q-h, Feng F. The effect of meridian massage on 8M, 8MI, WC and HC in simple obesity patients: a randomized controlled trial. World Journal ofAcupuncture-Moxibustion (WJAM) 2014; 24:6-9, 50.
128.
Moyer-Mileur LJ, Haley S, Slater H, Beachy J, Smith SL. Massage Improves Growth Quality by Decreasing Body Fat Deposition in Male Preterm Infants. The Journal of pediatrics. 2013;162:490–495. [PMC free article] [PubMed]
129.
Sevier TL, Stegink-Jansen CW. Astym treatment vs. eccentric exercise for lateral elbow tendinopathy: a randomized controlled clinical trial. PeerJ 2015; 3:e967.: 10.7717/peerj.7967. eCollection 2015. [PMC free article] [PubMed] [CrossRef]
130.
Lee JH, Lee DK, Oh JS. The effect of Graston technique on the pain and range of motion in patients with chronic low back pain. J Phys Ther Sci 2016; 28:1852-1855. doi: 18 10.1589/jpts.1828.1852. Epub 2016 Jun 1828. [PMC free article] [PubMed] [CrossRef]
131.
Braun M, Schwickert M, Nielsen A, Brunnhuber S, Dobos G, Musial F, Ludtke R, Michalsen A. Effectiveness of traditional Chinese ”gua sha” therapy in patients with chronic neck pain: a randomized controlled trial. Pain Med 2011; 12:362-369. doi: 3 10.1111/j.1526-4637.2011.01053.x. Epub 02011 Jan 01028. [PubMed] [CrossRef]
132.
Mehta P, Dhapte V. Cupping therapy: A prudent remedy for a plethora of medical ailments. J Tradit Complement Med 2015; 5:127-134. doi: 1 10.1016/j.jtcme.2014.1011.1036. eCollection 2015 Jul. [PMC free article] [PubMed] [CrossRef]
133.
Ai JW, Liu JT, Pei SD, Liu Y, Li DS, Lin HM, Pei B. The effectiveness of pressure therapy (15-25 mmHg) for hypertrophic burn scars: A systematic review and meta-analysis. Sci Rep. 2017;7:40185. [PMC free article] [PubMed] [CrossRef]
134.
Phelan SM, Burgess DJ, Yeazel MW, Hellerstedt WL, Griffin JM, van Ryn M. Impact of weight bias and stigma on quality of care and outcomes for patients with obesity. Obes Rev 2015; 16:319-326. doi: 3 10.1111/obr.12266. Epub 12015 Mar 12265. [PMC free article] [PubMed] [CrossRef]
135.
Dudek JE, Bialaszek W, Ostaszewski P. Quality of life in women with lipoedema: a contextual behavioral approach. Qual Life Res 2016; 25:401-408. doi: 4 10.1007/s11136-11015-11080-x. Epub 12015 Jul 11128. [PubMed] [CrossRef]
136.
McHale NG, Allen JM, Iggulden HL. Mechanism of alpha-adrenergic excitation in bovine lymphatic smooth muscle. Am J Physiol. 1987;252:H873–878. [PubMed]
137.
Herbst KL, Abu-Zaid L, Fazel MT. Question-Based Self-Reported Experience of Patients with Subcutaneous Adipose Tissue (SAT) Disease Prescribed Sympathomimetic Amines. Medical Research Archives. 2019;7:1–17.
138.
Feldo M, Wozniak M, Wojciak-Kosior M, Sowa I, Kot-Wasik A, Aszyk J, Bogucki J, Zubilewicz T, Bogucka-Kocka A. Influence of Diosmin Treatment on the Level of Oxidative Stress Markers in Patients with Chronic Venous Insufficiency. Oxid Med Cell Longev 2018; 2018:2561705.: 10.1155/2018/2561705. eCollection 2562018. [PMC free article] [PubMed] [CrossRef]
139.
Li X, Li J, Wang L, Li A, Qiu Z, Qi LW, Kou J, Liu K, Liu B, Huang F. The role of metformin and resveratrol in the prevention of hypoxia-inducible factor 1alpha accumulation and fibrosis in hypoxic adipose tissue. Br J Pharmacol 2016; 173:2001-2015. doi: 20 10.1111/bph.13493. Epub 12016 May 13415. [PMC free article] [PubMed] [CrossRef]
140.
Biondo LA, Batatinha HA, Souza CO, Teixeira AAS, Silveira LS, Alonso-Vale MI, Oyama LM, Alves MJ, Seelaender M, Neto JCR. Metformin Mitigates Fibrosis and Glucose Intolerance Induced by Doxorubicin in Subcutaneous Adipose Tissue. Front Pharmacol 2018; 9:452.: 10.3389/fphar.2018.00452. eCollection 02018. [PMC free article] [PubMed] [CrossRef]
141.
Conley SM, Bruhn RL, Morgan PV, Stamer WD. Selenium’s effects on MMP-2 and TIMP-1 secretion by human trabecular meshwork cells. Invest Ophthalmol Vis Sci. 2004;45:473–479. [PubMed]
142.
Lewin MH, Arthur JR, Riemersma RA, Nicol F, Walker SW, Millar EM, Howie AF, Beckett GJ. Selenium supplementation acting through the induction of thioredoxin reductase and glutathione peroxidase protects the human endothelial cell line EAhy926 from damage by lipid hydroperoxides. Biochim Biophys Acta. 2002;1593:85–92. [PubMed] [CrossRef]
143.
Horvathova M, Jahnova E, Gazdik F. Effect of selenium supplementation in asthmatic subjects on the expression of endothelial cell adhesion molecules in culture. Biol Trace Elem Res. 1999;69:15–26. [PubMed]
144.
Kiremidjian-Schumacher L, Roy M, Glickman R, Schneider K, Rothstein S, Cooper J, Hochster H, Kim M, Newman R. Selenium and immunocompetence in patients with head and neck cancer. Biol Trace Elem Res. 2000;73:97–111. [PubMed]
145.
Micke O, Bruns F, Schäfer U, Kisters K, Hesselmann S, Willich N. Selenium in the treatment of acute and chronic lymphedema. Trace Elements and Electrolytes. 2000;17:206–209.
146.
Kasseroller RG, Schrauzer GN. Treatment of secondary lymphedema of the arm with physical decongestive therapy and sodium selenite: a review. Am J Ther. 2000;7:273–279. [PubMed]
147.
Medicine Io. Dietary Reference Intakes for Vitamin C, Vitamin E, Selenium, and Carotenoids. Washington, DC: The National Academies Press. [PubMed]
148.
Prabhu KS, Lei XG. Selenium. Adv Nutr 2016; 7:415-417. doi: 4 10.3945/an.3115.010785. Print 012016 Mar. [PMC free article] [PubMed] [CrossRef]
149.
Nourollahi S, Mondry TE, Herbst KL. Bucher’s Broom and Selenium Improve Lipedema: A Retrospective Case Study. Alternative and Integrative Medicine. 2013;2:1–7.
150.
Rabbiosi G, Borroni G, Scuderi N. Familial multiple lipomatosis. Acta Derm Venereol. 1977;57:265–267. [PubMed]
151.
Mohar N. Familial multiple lipomatosis. Acta Derm Venereol. 1980;60:509–513. [PubMed]
152.
Tana C, Tchernev G. Images in clinical medicine. Familial multiple lipomatosis. N Engl J Med 2014; 371:1237. doi: 12 10.1056/NEJMicm1316241. [PubMed] [CrossRef]
153.
Pack GT, Ariel IM. Tumors of the Soft Somatic Tissues: A Clinical Treatise. New York: Hoeber-Harper.
154.
Campen R, Mankin H, Louis DN, Hirano M, Maccollin M. Familial occurrence of adiposis dolorosa. J Am Acad Dermatol. 2001;44:132–136. [PubMed]
155.
Ware R, Mane A, Saini S, Saini N. Familial multiple lipomatosis—a rare syndrome diagnosed on FNAC. International Journal of Medical Science and Public Health. 2016;5:367–369.
156.
Reddy N, Malipatil B, Kumar S. A rare case of familial multiple subcutaneous lipomatosis with novel PALB2 mutation and increased predilection to cancers. Hematol Oncol Stem Cell Ther 2016; 9:154-156. doi: 1 10.1016/j.hemonc.2016.1001.1001. Epub 2016 Jan 1027. [PubMed] [CrossRef]
157.
Singh G, Jialal I. Multiple Endocrine Neoplasia Type 1 (MEN I, Wermer Syndrome). 2019;
158.
Genuardi M, Klutz M, Devriendt K, Caruso D, Stirpe M, Lohmann DR. Multiple lipomas linked to an RB1 gene mutation in a large pedigree with low penetrance retinoblastoma. Eur J Hum Genet. 2001;9:690–694. [PubMed]
159.
Liaw D, Marsh DJ, Li J, Dahia PL, Wang SI, Zheng Z, Bose S, Call KM, Tsou HC, Peacocke M, Eng C, Parsons R. Germline mutations of the PTEN gene in Cowden disease, an inherited breast and thyroid cancer syndrome. Nat Genet. 1997;16:64–67. [PubMed] [CrossRef]
160.
Yehia L, Ni Y, Sesock K, Niazi F, Fletcher B, Chen HJL, LaFramboise T, Eng C. Unexpected cancer-predisposition gene variants in Cowden syndrome and Bannayan-Riley-Ruvalcaba syndrome patients without underlying germline PTEN mutations. PLoS Genet 2018; 14:e1007352. doi: 10073 10.1001371/journal.pgen.1007352. eCollection 1002018 Apr. [PMC free article] [PubMed] [CrossRef]
161.
Bracaglia R, D’Ettorre M, Gentileschi S, Mingrone G, Tambasco D. Multiple lipomatosis after stem cell trasplant and chemotherapy: a case report. Eur Rev Med Pharmacol Sci. 2014;18:413–415. [PubMed]
162.
Cronin PA, Myers E, Redmond HP, O’Reilly S, Kirwan WO. Lipomatosis: an unusual side-effect of cytotoxic chemotherapy? Acta Derm Venereol 2010; 90:303-304. doi: 3 10.2340/00015555-00010823. [PubMed] [CrossRef]
163.
Tsao H, Sober AJ. Multiple lipomatosis in a patient with familial atypical mole syndrome. Br J Dermatol. 1998;139:1118–1119. [PubMed]
164.
Djuric-Stefanovic A, Ebrahimi K, Sisevic J, Saranovic D. Gastroduodenal Lipomatosis in Familial Multiple Lipomatosis. Med Princ Pract 2017; 26:189-191. doi: 1 10.1159/000454714. Epub 000452016 Nov 000454724. [PMC free article] [PubMed] [CrossRef]
165.
Sayar I, Demirtas L, Gurbuzel M, Isik A, Peker K, Gulhan B. Familial multiple lipomas coexisting with celiac disease: a case report. J Med Case Rep. 2014;8:309. [PMC free article] [PubMed] [CrossRef]
166.
Arabadzhieva E, Yonkov A, Bonev S, Bulanov D, Taneva I, Ivanova V, Dimitrova V. A rare combination between familial multiple lipomatosis and extragastrointestinal stromal tumor. Int J Surg Case Rep 2015; 14:117-20.: 10.1016/j.ijscr.2015.1007.1027. Epub 2015 Jul 1031. [PMC free article] [PubMed] [CrossRef]
167.
Nunes JC, Martins RF, Bastos A, Claudino LS, Guarnieri R, Lima Dde C, Schroeder HK, Lin K, Walz R. Brain lipoma, corpus callosum hypoplasia and polymicrogyria in familial multiple lipomatosis. Clin Neurol Neurosurg 2013; 115:1157-1159. doi: 11 10.1016/j.clineuro.2012.1109.1023. Epub 2012 Oct 1130. [PubMed] [CrossRef]
168.
Oktenli C, Gul D, Deveci MS, Saglam M, Upadhyaya M, Thompson P, Consoli C, Kocar IH, Pilarski R, Zhou XP, Eng C. Unusual features in a patient with neurofibromatosis type 1: multiple subcutaneous lipomas, a juvenile polyp in ascending colon, congenital intrahepatic portosystemic venous shunt, and horseshoe kidney. Am J Med Genet A. 2004;127:298–301. [PubMed]
169.
Morelli A, Falchetti A, Weinstein L, Fabiani S, Tomassetti P, Enzi G, Carraro R, Bordi C, Tonelli F, Brandi ML. RFLP analysis of human chromosome 11 region q13 in multiple symmetric lipomatosis and multiple endocrine neoplasia type 1-associated lipomas. Biochem Biophys Res Commun 1995; 207:363-368. doi: 3 10.1006/bbrc.1995.1196. [PubMed] [CrossRef]
170.
Bianchi M, Saletti V, Micheli R, Esposito S, Molinaro A, Gagliardi S, Orcesi S, Cereda C. Legius Syndrome: two novel mutations in the SPRED1 gene. Hum Genome Var 2015; 2:15051.: 10.1038/hgv.2015.1051. eCollection 2015. [PMC free article] [PubMed] [CrossRef]
171.
D’Ettorre M, Gniuli D, Guidone C, Bracaglia R, Tambasco D, Mingrone G. Insulin sensitivity in Familial Multiple Lipomatosis. Eur Rev Med Pharmacol Sci. 2013;17:2254–2256. [PubMed]
172.
Inampudi P, Jacobson JA, Fessell DP, Carlos RC, Patel SV, Delaney-Sathy LO, van Holsbeeck MT. Soft-tissue lipomas: accuracy of sonography in diagnosis with pathologic correlation. Radiology 2004; 233:763-767. doi: 7 10.1148/radiol.2333031410. Epub 2333032004 Oct 2333031414. [PubMed] [CrossRef]
173.
Coran A, Ortolan P, Attar S, Alberioli E, Perissinotto E, Tosi AL, Montesco MC, Rossi CR, Tropea S, Rastrelli M, Stramare R. Magnetic Resonance Imaging Assessment of Lipomatous Soft-tissue Tumors. In Vivo 2017; 31:387-395. doi: 3 10.21873/invivo.11071. [PMC free article] [PubMed] [CrossRef]
174.
O’Donnell PW, Griffin AM, Eward WC, Sternheim A, White LM, Wunder JS, Ferguson PC. Can Experienced Observers Differentiate between Lipoma and Well-Differentiated Liposarcoma Using Only MRI? Sarcoma. 2013;2013:6. [PMC free article] [PubMed]
175.
Wolfe SW, Bansal M, Healey JH, Ghelman B. Computed tomographic evaluation of fatty neoplasms of the extremities. A clinical, radiographic, and histologic review of cases. Orthopedics. 1989;12:1351–1358. [PubMed]
176.
Cherry hemangiomas and lipomas with a peculiar distribution. Journal of the American Academy of Dermatology. 2017;76:AB68.
177.
Self TH, Akins D. Dramatic reduction in lipoma associated with statin therapy. Journal of the American Academy of Dermatology. 2008;58:S30–S31. [PubMed]
178.
Al-basti HA, El-Khatib HA. The use of suction-assisted surgical extraction of moderate and large lipomas: long-term follow-up. Aesthetic Plast Surg. 2002;26:114–117. [PubMed]
179.
Gerut ZE. Abstract: The Enzymatic Dissolution of Human Fat. Plast Reconstr Surg Glob Open. 2017;5:66–67.
180.
Mlosek RK, Malinowska S, Wozniak W. Lipoma removal using a high-frequency ultrasound-guided injection of a Class III CE-marked device-Empirical findings. J Cosmet Dermatol 2019; 18:469-473. doi: 4 10.1111/jocd.12681. Epub 12018 Jul 12619. [PubMed] [CrossRef]
181.
Boyer M, Monette S, Nguyen A, Zipp T, Aughenbaugh WD, Nimunkar AJ. A review of techniques and procedures for lipoma treatment. Clincial Dermatology. 2015;3:105–112.
182.
Kanamori Y, Takezoe T, Takahashi M, Nakano N, Matsuoka K, Osaku M. A case of an 8-year-old boy who was strongly suspected of suffering from familial angiolipomatosis. Journal of Pediatric Surgery Case Reports. 2015;3:255–256.
183.
Yeo ED, Chung BM, Kim EJ, Kim WT. Infiltrating angiolipoma of the foot: magnetic resonance imaging features and review of the literature. Skeletal Radiol 2018; 47:859-864. doi: 8 10.1007/s00256-00017-02870-00258. Epub 02018 Jan 00210. [PubMed] [CrossRef]
184.
Nissen A, Yi F. Rare cause of colonic intussusception in an adult. BMJ Case Rep 2017; 2017.:bcr-2017-221976. doi: 2219 10.221136/bcr-222017-221976. [PMC free article] [PubMed] [CrossRef]
185.
Wu Z, Wan H, Shi M, Li M, Wang Z, Yang C, Gao W, Li Q. Bronchoscopic resection of bronchial angiolipoma: A rare case report. Mol Clin Oncol 2016; 5:850-852. doi: 8 10.3892/mco.2016.1069. Epub 2016 Nov 3891. [PMC free article] [PubMed] [CrossRef]
186.
Ilyas G, Turgut A, Ayaz D, Kalenderer O. Intraarticular Giant Size Angiolipoma of the Knee Causing Lateral Patellar Dislocation. Balkan Med J 2016; 33:691-694. doi: 6 10.5152/balkanmedj.2016.141269. Epub 142016 Nov 141261. [PMC free article] [PubMed] [CrossRef]
187.
Srivastava A, Gupta N, Joice GA, Wright EJ. Management and Excision of a 15 cm Paratesticular Angiolipoma. Urol Case Rep 2017; 15:8-10.: 10.1016/j.eucr.2017.1007.1004. eCollection 2017 Nov. [PMC free article] [PubMed] [CrossRef]
188.
Naversen DN, Trask DM, Watson FH, Burket JM. Painful tumors of the skin: ”LEND AN EGG. J Am Acad Dermatol. 1993;28:298–300. [PubMed]
189.
Clayman E, King K, Harrington MA. Corticosteroid-Associated Angiolipomatosis. Eplasty 2017; 17:ic9. eCollection 2017. [PMC free article] [PubMed]
190.
Namba M, Kohda M, Mimura S, Nakagawa S, Ueki H. Angiolipoma in brothers. J Dermatol. 1977;4:255–257. [PubMed]
191.
Howard WR, Helwig EB. Angiolipoma. Arch Dermatol. 1960;82:924–931. [PubMed]
192.
Garib G, Siegal GP, Andea AA. Autosomal-dominant familial angiolipomatosis. Cutis. 2015;95:E26–29. [PubMed]
193.
Abbasi NR, Brownell I, Fangman W. Familial multiple angiolipomatosis. Dermatology Online Journal. 2007;13(1):3. http://dermatology.cdlib.org/131/cases/NYUcases/101805_5.html#9#9 Accessed 11/19/2007. [PubMed]
194.
Hapnes SA, Boman H, Skeie SO. Familial angiolipomatosis. Clin Genet. 1980;17:202–208. [PubMed]
195.
Wilke J, Schleip R, Klingler W, Stecco C. The Lumbodorsal Fascia as a Potential Source of Low Back Pain: A Narrative Review. Biomed Res Int. 2017:1–6. [PMC free article] [PubMed]
196.
Yoshida K, Ito H, Furuya K, Ukichi T, Noda K, Kurosaka D. Angiogenesis and VEGF-expressing cells are identified predominantly in the fascia rather than in the muscle during the early phase of dermatomyositis. Arthritis Res Ther 2017; 19:272. doi: 2 10.1186/s13075-13017-11481-z. [PMC free article] [PubMed] [CrossRef]
197.
Su X, Lyu Y, Wang W, Zhang Y, Li D, Wei S, Du C, Geng B, Sztalryd C, Xu G. Fascia Origin of Adipose Cells. Stem Cells 2016; 34:1407-1419. doi: 14 10.1002/stem.2338. Epub 2016 Mar 1407. [PubMed] [CrossRef]
198.
Panagopoulos I, Gorunova L, Andersen K, Lobmaier I, Bjerkehagen B, Heim S. Consistent Involvement of Chromosome 13 in Angiolipoma. Cancer Genomics Proteomics. 2018;15:61–65. [PMC free article] [PubMed] [CrossRef]
199.
Dekker I, van der Leest M, van Rijk MC, Gerritsen WR, Arens AIJ. 68Ga-PSMA Uptake in Angiolipoma. Clin Nucl Med 2018; 43:757-758. doi: 7 10.1097/RLU.0000000000002236. [PubMed] [CrossRef]
200.
Kitagawa Y, Miyamoto M, Konno S, Makino A, Maruyama G, Takai S, Higashi N. Subcutaneous angiolipoma: magnetic resonance imaging features with histological correlation. J Nippon Med Sch. 2014;81:313–319. [PubMed]
201.
Bang M, Kang BS, Hwang JC, Weon YC, Choi SH, Shin SH, Kwon WJ, Hwang CM, Lee SY. Ultrasonographic analysis of subcutaneous angiolipoma. Skeletal Radiol 2012; 41:1055-1059. doi: 10 10.1007/s00256-00011-01309-x. Epub 02011 Nov 00258. [PubMed] [CrossRef]
202.
Kaneko T, Tokushige H, Kimura N, Moriya S, Toda K. The treatment of multiple angiolipomas by liposuction surgery. J Dermatol Surg Oncol. 1994;20:690–692. [PubMed]
203.
Horiuchi K, Yamada T, Sakai K, Okawa A, Arai Y. Hemorrhagic Sudden Onset of Spinal Epidural Angiolipoma. Case Rep Orthop 2018; 2018:5231931.: 10.1155/2018/5231931. eCollection 5232018. [PMC free article] [PubMed] [CrossRef]
204.
Lacour M, Gilard V, Marguet F, Curey S, Perez A, Derrey S. Sudden paraplegia due to spontaneous bleeding in a thoracic epidural angiolipoma and literature review. Neurochirurgie 2018; 64:73-75. doi: 10.1016/j.neuchi.2017.1008.1003. Epub 2018 Feb 1019. [PubMed] [CrossRef]
205.
Behrendt H, Faes J, Ruzicka T. Hautarzt. 1992;43:139–142. [Multiple angiolipomas–analgesics therapy with doxepin] [PubMed]
206.
Afrin L, Molderings G. A concise, practical guide to diagnostic assessment for mast cell activation disease. World Journal of Hematology. 2014;3:1–17. [PMC free article] [PubMed]
207.
Afrin LB, Pohlau D, Raithel M, Haenisch B, Dumoulin FL, Homann J, Mauer UM, Harzer S, Molderings GJ. Mast cell activation disease: An underappreciated cause of neurologic and psychiatric symptoms and diseases. Brain Behav Immun 2015; 50:314-21.: 10.1016/j.bbi.2015.1007.1002. Epub 2015 Jul 1018. [PubMed] [CrossRef]
208.
Molderings GJ, Afrin LB, Hertfelder HJ, Brettner S. Case Report: Treatment of systemic mastocytosis with sunitinib. 1000Res 2017; 6:2182.: 10.12688/f11000research.13343.12681. eCollection 12017. [PMC free article] [PubMed] [CrossRef]
209.
Afrin LB, Fox RW, Zito SL, Choe L, Glover SC. Successful targeted treatment of mast cell activation syndrome with tofacitinib. Eur J Haematol 2017; 99:190-193. doi: 1 10.1111/ejh.12893. Epub 12017 May 12893. [PubMed] [CrossRef]
210.
Malik F, Ali N, Jafri SIM, Ghani A, Hamid M, Boigon M, Fidler C. Continuous diphenhydramine infusion and imatinib for KIT-D816V-negative mast cell activation syndrome: a case report. J Med Case Rep 2017; 11:119. doi: 1 10.1186/s13256-13017-11278-13253. [PMC free article] [PubMed] [CrossRef]
211.
Molderings GJ, Haenisch B, Brettner S, Homann J, Menzen M, Dumoulin FL, Panse J, Butterfield J, Afrin LB. Pharmacological treatment options for mast cell activation disease. Naunyn Schmiedebergs Arch Pharmacol 2016; 389:671-694. doi: 6 10.1007/s00210-00016-01247-00211. Epub 02016 Apr 00230. [PMC free article] [PubMed] [CrossRef]
212.
Baldo BA, Pham NH. Histamine-releasing and allergenic properties of opioid analgesic drugs: resolving the two. Anaesth Intensive Care 2012; 40:216-235. doi: 2 10.1177/0310057X1204000204. [PubMed] [CrossRef]
213.
Naviaux RK. Metabolic features and regulation of the healing cycle-A new model for chronic disease pathogenesis and treatment. Mitochondrion. 2018;9:30105–30103. [PubMed]
214.
Hansson E, Svensson H, Brorson H. Review of Dercum’s disease and proposal of diagnostic criteria, diagnostic methods, classification and management. Orphanet J Rare Dis. 2012;7:23. [PMC free article] [PubMed] [CrossRef]
215.
Giudiceandrea V. L’adiposis dolorosa (malattia di Dercum). Riv Patol Nerv Ment. 1900;V:289–304.
216.
Roux J, Vitaut M. Maladie de Dercum (Adiposis dolorosa). Revue Neurol (Paris). 1901;9:881–888.
217.
Anders JM. Adiposis tuberosa simplex. The American Journal of the Medical Sciences (1827-1924) 1908; 135:325-333.
218.
Hao D, Olugbodi A, Udechukwu N, Donato AA. Trauma-induced adiposis dolorosa (Dercum’s disease). BMJ Case Rep 2018; 2018.:bcr-2017-223869. doi: 2238 10.221136/bcr-222017-223869. [PMC free article] [PubMed] [CrossRef]
219.
Herbst KL, Asare-Bediako S. Adiposis Dolorosa is More than Painful Fat. The Endocrinologist. 2007;17:326–344.
220.
Stormorken H, Brosstad F, H. S. The fibromyalgia syndrome: A member of the painful lipo[mato]sis family? In: Pederson JA, ed. New Research on Fibromyalgia. New York: Nova Science Publishers, Inc.; 2006.
221.
Dercum FX. A subcutaneous connective-tissue dystrophy of the arms and back, associated with symptoms resembling myxoedema. University Medical Magazine Philadelphia. Vol 11888:140-150.
222.
Rasmussen JC, Herbst KL, Aldrich MB, Darne CD, Tan IC, Zhu B, Guilliod R, Fife CE, Maus EA, Sevick-Muraca EM. An abnormal lymphatic phenotype is associated with subcutaneous adipose tissue deposits in Dercum’s disease. Obesity. 2014;9:20836. [PMC free article] [PubMed]
223.
Fagher B, Monti M, Nilsson-Ehle P, Akesson B. Fat-cell heat production, adipose tissue fatty acids, lipoprotein lipase activity and plasma lipoproteins in adiposis dolorosa. Clin Sci (Lond). 1991;81:793–798. [PubMed]
224.
Bordoni B, Marelli F, Morabito B, Cavallaro F, Lintonbon D. Fascial preadipocytes: another missing piece of the puzzle to understand fibromyalgia? Open Access Rheumatol 2018; 10:27-32.: 10.2147/OARRR.S155919. eCollection 152018. [PMC free article] [PubMed] [CrossRef]
225.
Hansson E, Manjer J, Svensson H, Aberg M, Fagher B, Ekman R, Brorson H. Neuropeptide levels in Dercum’s disease (adiposis dolorosa). Reumatismo 2012; 64:134-141. doi: 1 10.4081/reumatismo.2012.4134. [PubMed] [CrossRef]
226.
Herbst KL, Coviello AD, Chang A, Boyle DL. Lipomatosis-associated inflammation and excess collagen may contribute to lower relative resting energy expenditure in women with adiposis dolorosa. Int J Obes (Lond) 2009; 33:1031-1038. Epub 2009 Jul 1021. [PMC free article] [PubMed]
227.
Weinberger A Fau – Wysenbeec AJ, Wysenbeec Aj Fau – Pinkhas J, Pinkhas J. Juxta-articular adiposis dolorosa associated with rheumatoid arthritis. Report of 2 cases with good response to local corticosteroid injection. [PubMed]
228.
Baudart P, Cesini J, Marcelli C. Atypical juxta-articular form of Dercum’s disease in a patient treated with tocilizumab for rheumatoid arthritis. Joint Bone Spine. 2017;2:30202–30206. [PubMed]
229.
Tins BJ, Matthews C, Haddaway M, Cassar-Pullicino VN, Lalam R, Singh J, Tyrrell PN. Adiposis dolorosa (Dercum’s disease): MRI and ultrasound appearances. Clin Radiol. 2013;25:00199–00192. [PubMed]
230.
Petscavage-Thomas JM, Walker EA, Bernard SA, Bennett J. Imaging findings of adiposis dolorosa vs. massive localized lymphedema. Skeletal Radiol. 2015;13:13. [PubMed]
231.
Semelka RC, Ramalho J, Vakharia A, AlObaidy M, Burke LM, Jay M, Ramalho M. Gadolinium deposition disease: Initial description of a disease that has been around for a while. Magn Reson Imaging 2016; 34:1383-1390. doi: 13 10.1016/j.mri.2016.1307.1016. Epub 2016 Aug 1313. [PubMed] [CrossRef]
232.
Semelka RM. The Odd Fellow Collection of Modern Diseases: Fibromyalgia, Dercum’s Disease, Multiple Chemical Sensitivity, Gadolinium Deposition Disease. RICHARD SEMELKA, MD. CONSULTING. Vol 2019. https://www.richardsemelka.com/single-post/2019/02/13/The-Odd-Fellow-Collection-of-Modern-Diseases-Fibromyalgia-Dercums-Disease-Multiple-Chemical-Sensitivity-Gadolinium-Deposition-Disease2019.
233.
Skagen K, Petersen P, Kastrup J, Norgaard T. The regulation of subcutaneous blood flow in patient with Dercum’s disease. Acta Derm Venereol. 1986;66:337–339. [PubMed]
234.
Cantone M, Lanza G, Pennisi M, Bella R, Schepis C, Siragusa M, Barone R, Ferri R. Prominent neurological involvement in Dercum disease. J Neurol 2017; 264:796-798. doi: 7 10.1007/s00415-00017-08415-00411. Epub 02017 Feb 00413. [PubMed] [CrossRef]
235.
Miraglia E, Visconti B, Bianchini D, Calvieri S, Giustini S. An uncommon association between lipomatous hypertrophy of the interatrial septum (LHIS) and Dercum’s disease. Eur J Dermatol. 2013;19:19. [PubMed]
236.
Laura DM, Donnino R, Kim EE, Benenstein R, Freedberg RS, Saric M. Lipomatous Atrial Septal Hypertrophy: A Review of Its Anatomy, Pathophysiology, Multimodality Imaging, and Relevance to Percutaneous Interventions. J Am Soc Echocardiogr 2016; 29:717-723. doi: 7 10.1016/j.echo.2016.1004.1014. Epub 2016 Jun 1017. [PubMed] [CrossRef]
237.
Kyllerman M, Brandberg G, Wiklund LM, Mansson JE. Dysarthria, progressive parkinsonian features and symmetric necrosis of putamen in a family with painful lipomas (Dercum disease variant). Neuropediatrics. 2002;33:69–72. [PubMed] [CrossRef]
238.
Wipf A, Lofgreen S, Miller DD, Farah RS. Novel Use of Deoxycholic Acid for Adiposis Dolorosa (Dercum Disease). Dermatol Surg. 2019;14:0000000000001800. [PubMed]
239.
Atkinson RL. Intravenous lidocaine for the treatment of intractable pain of adiposis dolorosa. Int J Obes. 1982;6:351–357. [PubMed]
240.
Desai MJ, Siriki R, Wang D. Treatment of pain in Dercum’s disease with Lidoderm (lidocaine 5% patch): a case report. Pain Med 2008; 9:1224-1226. Epub 2008 Mar 1211. [PubMed]
241.
Reggiani M, Errani A, Staffa M, Schianchi S. Is EMLA effective in Dercum’s disease? Acta Derm Venereol. 1996;76:170–171. [PubMed]
242.
Labuzek K, Liber S, Suchy D, Okopiea BA. A successful case of pain management using metformin in a patient with adiposis dolorosa. Int J Clin Pharmacol Ther 2013; 51:517-524. doi: 5 10.5414/CP201878. [PubMed] [CrossRef]
243.
Tiesmeier J, Warnecke H, Schuppert F. Dtsch Med Wochenschr. 2006;131:434–437. [An uncommon cause of recurrent abdominal pain in a 63-year-old obese woman] [PubMed]
244.
Parkitny L, Younger J. Reduced Pro-Inflammatory Cytokines after Eight Weeks of Low-Dose Naltrexone for Fibromyalgia. Biomedicines 2017; 5(2).biomedicines5020016. doi: 50200 10.5023390/biomedicines5020016. [PMC free article] [PubMed] [CrossRef]
245.
Lange U, Oelzner P, Uhlemann C. Dercum’s disease (Lipomatosis dolorosa): successful therapy with pregabalin and manual lymphatic drainage and a current overview. Rheumatol Int. 2005;2008(29):17–22. Epub 2008 Jul. [PubMed]
246.
Landheer JA, Toonstra J. Dercum’s disease: Successful treatment with gabapentin. Nederlands Tijdschrift voor Dermatologie en Venereologie 2009; 19(5):265-267:265-267.
247.
Wollina U, Goldman A, Heinig B. Microcannular tumescent liposuction in advanced lipedema and Dercum’s disease. G Ital Dermatol Venereol. 2010;145:151–159. [PubMed]
248.
Hansson E, Svensson H, Brorson H. Liposuction may reduce pain in Dercum’s disease (adiposis dolorosa). Pain Med 2011; 12:942-952. doi: 9 10.1111/j.1526-4637.2011.01101.x. Epub 02011 Apr 01111. [PubMed] [CrossRef]
249.
Berntorp E, Berntorp K, Brorson H, Frick K. Liposuction in Dercum’s disease: impact on haemostatic factors associated with cardiovascular disease and insulin sensitivity. J Intern Med. 1998;243:197–201. [PubMed]
250.
Martinenghi S, Caretto A, Losio C, Scavini M, Bosi E. Successful Treatment of Dercum’s Disease by Transcutaneous Electrical Stimulation: A Case Report. Medicine (Baltimore) 2015; 94:e950. doi: 9 10.1097/MD.0000000000000950. [PMC free article] [PubMed] [CrossRef]
251.
Herbst KL, Rutledge T. Pilot study: rapidly cycling hypobaric pressure improves pain after 5 days in adiposis dolorosa. Journal of Pain Research. 2010;3:147–153. [PMC free article] [PubMed]
252.
El Ouahabi H, Doubi S, Lahlou K, Boujraf S, Ajdi F. Launois-bensaude syndrome: A benign symmetric lipomatosis without alcohol association. Ann Afr Med. 2017;16:33–34. [PMC free article] [PubMed] [CrossRef]
253.
Kratz C, Lenard HG, Ruzicka T, Gartner J. Multiple symmetric lipomatosis: an unusual cause of childhood obesity and mental retardation. Eur J Paediatr Neurol. 2000;4:63–67. [PubMed]
254.
Enzi G, Busetto L, Ceschin E, Coin A, Digito M, Pigozzo S. Multiple symmetric lipomatosis: clinical aspects and outcome in a long-term longitudinal study. Int J Obes Relat Metab Disord. 2002;26:253–261. [PubMed]
255.
Donhauser G, Vieluf D, Ruzicka T, Braun-Falco O. Hautarzt. 1991;42:311–314. [Benign symmetric Launois-Bensaude type III lipomatosis and Bureau-Barriere syndrome] [PubMed]
256.
Ettl T, Gaumann A, Ehrenberg R, Reichert TE, Driemel O. Encapsulated lipomas of the tongue in benign symmetric lipomatosis. J Dtsch Dermatol Ges. 2019;2009(7):441–444. Epub 2009 Jan. [PubMed]
257.
Lopez-Ceres A, Aguilar-Lizarralde Y, Villalobos Sanchez A, Prieto Sanchez E, Valiente Alvarez A. Benign symmetric lipomatosis of the tongue in Madelung’s disease. J Craniomaxillofac Surg. 2008;2006(34):489–493. Epub 2006 Dec. [PubMed]
258.
Birnholz JC, Macmillan AS Jr. Advanced laryngeal compression due to diffuse, symmetric lipomatosis (Madelung’s disease). Br J Radiol. 1973;46:245–249. [PubMed]
259.
Laure B, Sury F, Tayeb T, Corre P, Goga D. Launois-Bensaude syndrome involving the orbits. J 39:21-23. Epub 2010 Aug 2014. [PubMed]
260.
Enzi G. Multiple symmetric lipomatosis: an updated clinical report. Medicine (Baltimore). 1984;63:56–64. [PubMed]
261.
Enzi G, Biondetti PR, Fiore D, Mazzoleni F. Computed tomography of deep fat masses in multiple symmetrical lipomatosis. Radiology. 1982;144:121–124. [PubMed]
262.
Klopstock T, Naumann M, Schalke B, Bischof F, Seibel P, Kottlors M, Eckert P, Reiners K, Toyka KV, Reichmann H. Multiple symmetric lipomatosis: abnormalities in complex IV and multiple deletions in mitochondrial DNA. Neurology. 1994;44:862–866. [PubMed]
263.
Berkovic SF, Andermann F, Shoubridge EA, Carpenter S, Robitaille Y, Andermann E, Melmed C, Karpati G. Mitochondrial dysfunction in multiple symmetrical lipomatosis. Ann Neurol. 1991;29:566–569. [PubMed]
264.
Klopstock T, Naumann M, Seibel P, Shalke B, Reiners K, Reichmann H. Mitochondrial DNA mutations in multiple symmetric lipomatosis. Molecular and Cellular Biochemistry. 1997;174:271–275. [PubMed]
265.
Chalk CH, Mills KR, Jacobs JM, Donaghy M. Familial multiple symmetric lipomatosis with peripheral neuropathy. Neurology. 1990;40:1246–1250. [PubMed]
266.
Musumeci O, Barca E, Lamperti C, Servidei S, Comi GP, Moggio M, Mongini T, Siciliano G, Filosto M, Pegoraro E, Primiano G, Ronchi D, Vercelli L, Orsucci D, Bello L, Zeviani M, Mancuso M, Toscano A. Lipomatosis Incidence and Characteristics in an Italian Cohort of Mitochondrial Patients. Front Neurol 2019; 10:160.: 10.3389/fneur.2019.00160. eCollection 02019. [PMC free article] [PubMed] [CrossRef]
267.
Zolotov S, Xing C, Mahamid R, Shalata A, Sheikh-Ahmad M, Garg A. Homozygous LIPE mutation in siblings with multiple symmetric lipomatosis, partial lipodystrophy, and myopathy. Am J Med Genet A 2017; 173:190-194. doi: 1 10.1002/ajmg.a.37880. Epub 32016 Nov 37811. [PMC free article] [PubMed] [CrossRef]
268.
Sawyer SL, Cheuk-Him Ng A, Innes AM, Wagner JD, Dyment DA, Tetreault M, Majewski J, Boycott KM, Screaton RA, Nicholson G. Homozygous mutations in MFN2 cause multiple symmetric lipomatosis associated with neuropathy. Hum Mol Genet 2015; 24:5109-5114. doi: 51 10.1093/hmg/ddv5229. Epub 2015 Jun 5117. [PubMed] [CrossRef]
269.
Kodish ME, Alsever RN, Block MB. Benign symmetric lipomatosis: functional sympathetic denervation of adipose tissue and possible hypertrophy of brown fat. Metabolism. 1974;23:937–945. [PubMed]
270.
Busetto L, Strater D, Enzi G, Coin A, Sergi G, Inelmen EM, Pigozzo S. Differential clinical expression of multiple symmetric lipomatosis in men and women. Int J Obes Relat Metab Disord. 2003;27:1419–1422. [PubMed]
271.
Carr A, Miller J, Law M, Cooper DA. A syndrome of lipoatrophy, lactic acidaemia and liver dysfunction associated with HIV nucleoside analogue therapy: contribution to protease inhibitor-related lipodystrophy syndrome. Aids. 2000;14:F25–32. [PubMed]
272.
Engelson ES. HIV lipodystrophy diagnosis and management. Body composition and metabolic alterations: diagnosis and management. AIDS Read. 2003;13:S10–14. [PubMed]
273.
Lo JC, Mulligan K, Tai VW, Algren H, Schambelan M. ”Buffalo hump” in men with HIV-1 infection. Lancet. 1998;351:867–870. [PubMed]
274.
Heath KV, Hogg RS, Chan KJ, Harris M, Montessori V, O’Shaughnessy MV, Montanera JS. Lipodystrophy-associated morphological, cholesterol and triglyceride abnormalities in a population-based HIV/AIDS treatment database. Aids. 2001;15:231–239. [PubMed]
275.
Urso R, Gentile M. Are ’buffalo hump’ syndrome, Madelung’s disease and multiple symmetrical lipomatosis variants of the same dysmetabolism? Aids. 2001;15:290–291. [PubMed]
276.
Lindner A, Marbach F, Tschernitz S, Ortner C, Berneburg M, Felthaus O, Prantl L, Kye MJ, Rappl G, Altmüller J, Thiele H, Schreml S, Schreml J. Calcyphosine-like (CAPSL) is regulated in Multiple Symmetric Lipomatosis and is involved in Adipogenesis. Scientific Reports. 2019;9:8444. [PMC free article] [PubMed]
277.
Zancanaro C, Sbarbati A, Morroni M, Carraro R, Cigolini M, Enzi G, Cinti S. Multiple symmetric lipomatosis. Ultrastructural investigation of the tissue and preadipocytes in primary culture. Lab Invest. 1990;63:253–258. [PubMed]
278.
Cinti S, Enzi G, Cigolini M, Bosello O. Ultrastructural features of cultured mature adipocyte precursors from adipose tissue in multiple symmetric lipomatosis. Ultrastruct Pathol. 1983;5:145–152. [PubMed]
279.
Chen K, He H, Xie Y, Zhao L, Zhao S, Wan X, Yang W, Mo Z. miR-125a-3p and miR-483-5p promote adipogenesis via suppressing the RhoA/ROCK1/ERK1/2 pathway in multiple symmetric lipomatosis. Sci Rep. 2015;5:11909. [PMC free article] [PubMed] [CrossRef]
280.
Prantl L, Schreml J, Gehmert S, Klein S, Bai X, Zeitler K, Schreml S, Alt E, Gehmert S, Felthaus O. Transcription Profile in Sporadic Multiple Symmetric Lipomatosis Reveals Differential Expression at the Level of Adipose Tissue-Derived Stem Cells. Plast Reconstr Surg 2016; 137:1181-1190. doi: 11 10.1097/PRS.0000000000002013. [PubMed] [CrossRef]
281.
Moonen MPB, Nascimento EBM, van Kroonenburgh M, Brandjes D, van Marken Lichtenbelt WD. Absence of (18) F-fluorodeoxyglucose uptake using Positron Emission Tomography/Computed Tomography in Madelung’s disease: A case report. Clin Obes 2019; 9:e12302. doi: 123 10.11111/cob.12302. Epub 12019 Feb 12327. [PMC free article] [PubMed] [CrossRef]
282.
Sebastian BM, Roychowdhury S, Tang H, Hillian AD, Feldstein AE, Stahl GL, Takahashi K, Nagy LE. Identification of a cytochrome P4502E1/Bid/C1q-dependent axis mediating inflammation in adipose tissue after chronic ethanol feeding to mice. J Biol Chem 2011; 286:35989-35997. doi: 359 10.31074/jbc.M35111.254201. Epub 252011 Aug 254219. [PMC free article] [PubMed] [CrossRef]
283.
Dumont AE, Mulholland JH. Flow rate and composition of thoracic-duct lymph in patients with cirrhosis. N Engl J Med. 1960;263:471–4. [PubMed] [CrossRef]
284.
Ludwig J, Linhart P, Baggenstoss AH. Hepatic lymph drainage in cirrhosis and congestive heart failure. A postmortem lymphangiographic study. Arch Pathol. 1968;86:551–562. [PubMed]
285.
Souza-Smith FM, Siggins RW, Molina PE. Mesenteric Lymphatic-Perilymphatic Adipose Crosstalk: Role in Alcohol-Induced Perilymphatic Adipose Tissue Inflammation. Alcohol Clin Exp Res 2015; 39:1380-1387. doi: 13 10.1111/acer.12796. Epub 12015 Jul 12794. [PMC free article] [PubMed] [CrossRef]
286.
Szewc M, Sitarz R, Moroz N, Maciejewski R, Wierzbicki R. Madelung’s disease – progressive, excessive, and symmetrical deposition of adipose tissue in the subcutaneous layer: case report and literature review. Diabetes Metab Syndr Obes 2018; 11:819-825.: 10.2147/DMSO.S181154. eCollection 182018. [PMC free article] [PubMed] [CrossRef]
287.
Chen CY, Fang QQ, Wang XF, Zhang MX, Zhao WY, Shi BH, Wu LH, Zhang LY, Tan WQ. Madelung’s Disease: Lipectomy or Liposuction? Biomed Res Int 2018; 2018:3975974.: 10.1155/2018/3975974. eCollection 3972018. [PMC free article] [PubMed] [CrossRef]
288.
Constantinidis J, Steinhart H, Zenk J, Gassner H, Iro H. Combined surgical lipectomy and liposuction in the treatment of benign symmetrical lipomatosis of the head and neck. Scand J Plast Reconstr Surg Hand Surg. 2003;37:90–96. [PubMed]
289.
Andou E, Komoto M, Hasegawa T, Mizuno H, Hayashi A. Madelung-taudin kirurginen poisto bilateraalisen kaulan imusolmukkeen dissektiotekniikalla – sen vaikutus ja aiemman pistoslipolyosin vaikutus. Plast Reconstr Surg Glob Open 2015; 3:e375. doi: 3 10.1097/GOX.000000000000000337. eCollection 0000000000002015. huhtikuuta [PMC:n ilmainen artikkeli] [PubMed] [CrossRef]
Tekijänoikeudet © 2000-2026, MDText.com, Inc.
Tämä sähköinen versio on tehty vapaasti saataville Creative-nimellä Commons (CC-BY-NC-ND) -lisenssi. Lisenssin kopio on nähtävissä osoitteessa http://creativecommons.org/licenses/by-nc-nd/2.0/.
Kirjahyllyn tunnus: NBK552156PMID: 31895524
Alkuperäinen julkaisu: Ihonalaisen rasvakudoksen sairaudet: Dercum-tauti, lipedema, perheen multippelilipomatoosit ja Madelung-sairaus – Endotext – NCBI Bookhelf
Kyseessä on käännös, ei alkuperäinen teos. Alkuperäisteos on ensisijainen lähde.
Kääntäjä ei vastaa virheistä tai tulkintaeroista, eikä tiedon käytöstä aiheutuvista seurauksista.
Teos on tarkoitettu tiedolliseen käyttöön, ei korvaa lääkärin arviota, diagnoosia tai hoitoa. Lukijan tulee tarkastaa ajantasaiset suositukset. Alkuperäisteos on ensisijainen ja sitova lähde. Teoksessa käytetty lipedema sanaa kansainväisen ymmärryksen vuoksi. Lipedema suomeksi on lipödeema.
Suomentanut Elina Kotanen-Polvilampi 2026
